
皮膚癌
皮膚癌是一種惡性(癌症)細胞在皮膚組織中形成的疾病。
皮膚是人體最大的器官。它保護皮膚免受高溫、陽光、損傷和感染。皮膚也有助於調節體溫,並儲存水分、脂肪和維生素D。皮膚有多層結構,但主要分為兩層:「表皮層」(上層或外層)和「真皮層」(下層或內層)。皮膚癌發生於「表皮層」,表皮層由三種細胞組成:
皮膚是人體最大的器官,它保護身體接觸高溫、陽光、受到傷害和感染。皮膚還有助於調節體溫,並儲存水份、脂肪和維生素D。皮膚有許多層,主要有兩個層,分別是表皮層(上層或外層)和真皮層(下層或內層)。皮膚癌從表皮開始生長,表皮是由三種細胞組成:
- 鱗狀細胞:構成表皮最外層薄且扁平的細胞。
- 基底細胞:鱗狀細胞下方的圓形細胞。
- 黑色素細胞:製造黑色素的細胞,位於表皮最下部分。黑色素是賦予皮膚自然顏色的色素。當皮膚暴曬在陽光下時,黑色素細胞就會產生更多的色素,使得皮膚變黑。
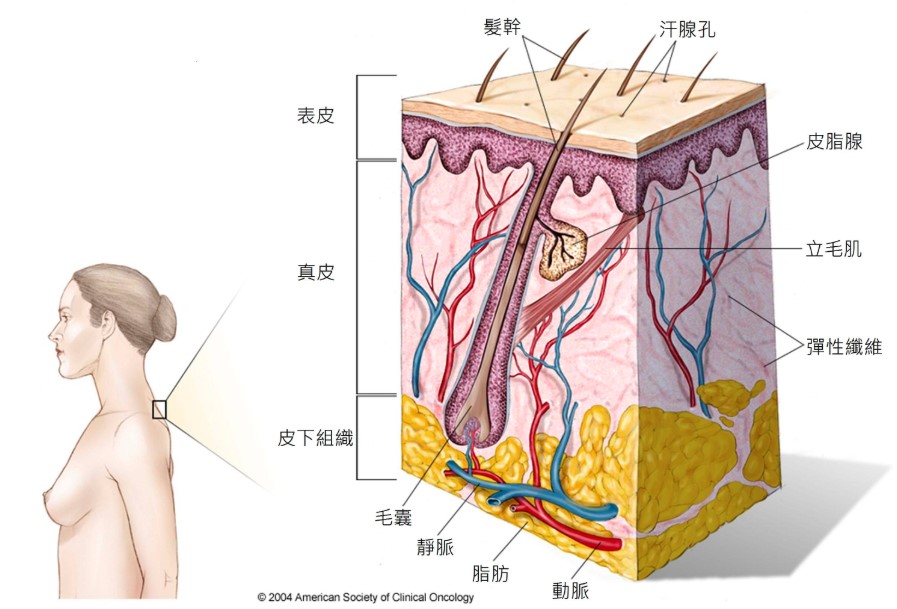
皮膚癌可能會發生在皮膚的任何地方,不過最常發生在陽光直接照射的部位,例如臉部、頸部和手臂。
從皮膚生長的不同類型癌症。
皮膚癌可能形成於基底細胞或鱗狀細胞。最常見的皮膚癌類型是「基底細胞癌」和「鱗狀細胞癌」,它們也稱為「非黑色素瘤皮膚癌」。日光性角化症(actinic keratosis)是一種皮膚病,有時會發展為鱗狀細胞癌。
「黑色素瘤」不如基底細胞癌或鱗狀細胞癌常見,它很容易侵犯到鄰近組織並擴散到身體的其他部位。
本文主要是介紹皮膚的基底細胞癌、鱗狀細胞癌和日光性角化症。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
在台灣,根據衛生福民國111年(西元2022)年癌症登記報告指出,皮膚惡性腫瘤發生個案數占全部惡性腫瘤發生個案數的3.23%,當年因此惡性腫瘤死亡人數占全部惡性腫瘤死亡人數的0.53%。發生率的排名於男性為第8位、女性為第8位;死亡率的排名於男性為第20位、女性為第24位。民國111年初次診斷為皮膚惡性腫瘤人數共計4,206人;當年死因為皮膚惡性腫瘤人數共計274人。
4,206位皮膚惡性腫瘤個案中,男、女性病人的組織形態分布,均以基底細胞癌最為常見,分別占男性個案之42.83%,女性個案之56.07%。
民國111年(西元2022年),初次診斷為皮膚「惡性黑色素瘤人數」共計290人;當年死因為皮膚「惡性黑色素瘤人數」共計127人。
民國111年(西元2022年),初次診斷為「非黑色素瘤皮膚癌」共計有3,916人;當年死因為「非黑色素瘤皮膚癌」人數共147人。男、女性患者的組織形態分布,均以基底細胞癌最多,分別占男性個案之45.70%,女性個案之60.68%。
美國,皮膚癌是最常見的癌症。
美國最常見的皮膚癌類型是「非黑色素瘤皮膚癌」(鱗狀細胞癌和基底細胞癌)。「非黑色素瘤皮膚癌」的新增病例似乎每年都在增加,「非黑色素瘤皮膚癌」通常是可以治癒的。
另一方面,由於黑色素瘤很容易擴散到鄰近組織和身體其他部位,因此較難治癒,然而,若能及早發現並治療黑色素瘤皮膚癌則可能有助於減少黑色素瘤造成的死亡。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
膚色白皙且經常暴曬在陽光下是基底細胞癌和鱗狀細胞癌的危險因子。
任何增加一個人的罹病風險機率稱為危險因子。並非所有具有一種或多種危險因子的人都會罹患皮膚癌,而即使沒有任何已知危險因子的人也可能會罹患皮膚癌。如果您認為自己可能有罹癌風險,請您告知醫師。
皮膚的基底細胞癌和鱗狀細胞癌,其「危險因子」包括以下:
- 長時間曝露在自然陽光或人造陽光之下(例如:日曬機(日光浴機))
- 皮膚白皙,並包含以下因子:
- 白皙的皮膚容易產生雀斑和曬傷,不容易曬黑或一曬黑就嚴重
- 眼珠為藍色、綠色或其他淡色的
- 紅色或金色的頭髮
雖然膚色白皙是罹患皮膚癌的危險因子之一,但所有膚色的人都可能罹患皮膚癌。
- 曬傷的病史。
- 各人或家族有皮膚的基底細胞癌、鱗狀細胞癌、日光性角化症、家族性再生不良痣症候群(familial dysplastic nevus syndrome)或異常痣的病史。
- 有與皮膚癌相關的基因變化或遺傳性症候群,例如基底細胞痣症候群(Basal cell nevus syndrome)。
- 長期持續的皮膚發炎。
- 免疫系統功能較弱。
- 曾接觸砷(arsenic)。
- 過去曾接受放射線治療。
隨著年齡的增長是大多數癌症的主要危險因子,因此,隨著年齡增長,罹癌的機率也會增加。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
皮膚的基底細胞癌、鱗狀細胞癌與日光性角化症通常會出現皮膚上的變化。
並非所有皮膚的變化都表是皮膚的基底細胞癌、鱗狀細胞癌或日光性角化症的徵兆。如果您發現皮膚出現任何變化,請詢問醫師。
皮膚的基底細胞癌和鱗狀細胞癌的症狀,包括下列:
- 傷口久不癒合。
- 皮膚的區域有以下特徵:
- 隆起、平滑、光澤,並外觀呈珍珠感。
- 結實感、類似疤痕,顏色可能為白色、黃色或蠟黃。
- 隆起且呈紅色或紅棕色。
- 鱗片般脫屑、出血或結痂。
皮膚的基底細胞癌與鱗狀細胞癌最常發生在暴露於陽光下的皮膚部位,例如鼻子、耳朵、下唇或手背。
「日光性角化症」的徵兆:包括下列:
- 皮膚上出現粗糙、紅色、粉紅色或棕色的鱗狀斑塊,它可能是平平的或凸起的。
- 下唇出現裂開或脫皮,且使用護唇膏或凡士林後並無改善。
「日光性角化症」最常出現在臉部或手背。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
檢查皮膚的檢測和醫療處置可用於診斷皮膚的基底細胞癌和鱗狀細胞癌。
除了詢問您的個人和家族病史與身體檢查外,您的醫師還可能進行以下檢測和醫療處置:
- 皮膚檢查:檢查皮膚上是否有顏色、大小、形狀或紋理異常的腫塊或斑點。
- 皮膚切片:將看起來異常的增生組織全部或部分從皮膚上切除,並將組織交由病理醫師於顯微鏡下觀察,以檢查是否有癌症徵兆。皮膚切片主要有四種類型:
- 刮取切片(Shave biopsy):使用無菌刀片刮除外觀看起來異常的地方。
- 穿孔切片(Punch biopsy):使用一個特殊穿孔或環鋸的器械,在外觀看起來異常部位切除一圈組織。
- 切入性切片(Incisional biopsy):使用手術刀切取「部分」異常生長的組織。
- 切除性切片(Excisional biopsy):使用手術刀切除「整個」異常生長的組織。
某些因素會影響預後(康復的機會)和治療方案。
皮膚鱗狀細胞癌的預後主要取決於以下因素:
- 癌症期別。
- 病人是否免疫功能受到抑制。
- 病人是否有吸菸。
- 病人的整體身體狀況。
皮膚的基底細胞癌和鱗狀細胞癌,其治療方案取決於以下因素:
- 癌症類型。
- 鱗狀細胞癌的癌症期別。
- 腫瘤大小及其發生在身體哪個部位。
- 病人的整體身體狀況。
皮膚癌的分期
在診斷出皮膚的鱗狀細胞癌後,會再做檢查以了解癌細胞是否已擴散到皮膚的其他地方或身體其他部位。
用於了解癌症是否擴散至皮膚或身體其他部位,此過程稱為「分期」。「癌症分期」過程中收集到的資訊可用來決定疾病的期別,了解癌症的期別對於制定皮膚鱗狀細胞癌的治療非常重要。
皮膚的「基底細胞癌」很少會擴散至身體其他部位,因此,皮膚的基底細胞癌通常可以不需要進行全身性的癌症分期檢查來確定癌細胞是否已經擴散。
以下檢查和步驟可能會用於確認「皮膚鱗狀細胞癌」的分期:
- 電腦斷層掃描(CT掃描):從不同角度拍攝身體內部區域,例如頭部、頸部與胸部的詳細照片。這些照片由X光機連接至電腦產生照片。有時會注射顯影劑到靜脈中或口服顯影劑,以幫助器官或組織更清楚地顯現出來。
- 胸部X光:一種拍攝胸腔內器官與骨骼的X光檢查。X光是一種能穿透身體並在底片上形成圖像的能量束,顯示身體內部的構造。
- 正子斷層掃描(PET 掃描):尋找出體內惡性腫瘤細胞的程序。將少量「放射性葡萄糖」注射進靜脈後,PET 掃描儀環繞著身體旋轉,拍攝體內葡萄糖停留的位置。惡性腫瘤細胞在影像中會顯示的更亮,因為他們比正常細胞更活躍、吸收更多的葡萄糖。有時PET掃描會與電腦斷層掃描同時進行。
- 超音波檢查(Ultrasound exam):使用高能量聲波(超音波)反射體內組織,例如淋巴結或器官,並產生迴聲。這些迴聲會形成一張超音波圖的圖像,該圖像可以列印出來供後續的查看。在皮膚的基底細胞癌與鱗狀細胞癌,可能會做的是局部淋巴結超音波檢查。
- 散瞳眼底檢查:點眼藥水使瞳孔擴大,以便醫師能透過水晶體與瞳孔觀察視網膜與視神經。醫師會用光線照射檢查眼睛內部,包括視網膜與視神經,尤其對「惡性黑色素瘤」病人格外重要。
- 淋巴結切片:切除全部或部分淋巴結。病理醫師會在顯微鏡下觀察切片下來的淋巴結組織,檢查是否有癌細胞。淋巴結切片可用於判斷皮膚鱗狀細胞癌的分期。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
癌症在體內的三種擴散方式:
癌症會透過組織、淋巴系統與血液擴散出去:
- 組織:癌細胞從原發部位起生長擴散到附近的區域。
- 淋巴系統:癌細胞原發部位進入淋巴系統,並通過淋巴血管擴散到身體的其他部位。
- 血液:癌細胞從原發部位進入血液,並通過血管擴散到身體的其他部位。
癌症可能從原發部位擴散到身體其他部位
當癌症擴散到身體的其他部位時,稱為「轉移」(metastasis)。癌細胞會從最初發生的部位(原發腫瘤)脫落,並透過淋巴系統或血液擴散出去。
- 淋巴系統:癌細胞進入淋巴系統,經由淋巴管擴散,並在身體其他部位形成腫瘤(轉移性腫瘤)。
- 血液:癌細胞進入血液,並經由血管擴散,在身體其他部位形成腫瘤(轉移性腫瘤)。
轉移性腫瘤與原發腫瘤都是屬於相同類型的癌症。例如,如果皮膚癌擴散到肺部,肺部中的癌細胞其實就是皮膚癌細胞,此癌症為轉移性皮膚癌,而非肺癌。
腫瘤分期
皮膚的基底細胞癌與鱗狀細胞癌分期取決於癌症發生的位置。
眼瞼的基底細胞癌與鱗狀細胞癌,其分期與頭部或頸部其他部位的基底細胞癌與鱗狀細胞癌的分期不同,而對於不是發生在頭部或頸部的基底細胞癌或鱗狀細胞癌,目前尚無分期系統。
手術切除原發腫瘤與異常淋巴結,以便組織樣本能在顯微鏡下檢查。這稱之為「病理分期」,而檢查結果將用於下文所述的分期。如果在手術切除腫瘤之前進行分期,稱為「臨床分期」,而臨床分期可能會與與病理分期不相同。
以下是用於頭部或頸部不含眼瞼,皮膚上的基底細胞癌與鱗狀細胞癌的分期:
第0期(原位癌)
第0期,異常細胞出現在表皮的鱗狀細胞或基底細胞層中,這些異常細胞可能會變成癌症並擴散到鄰近的正常組織。第0期也稱為原位癌。
ENLARGE
第I期
第I期,癌症已形成,腫瘤厚度在2公分或2公分以下。
第II期
第II期,腫瘤厚度2公分,但不超過4公分。
ENLARGE
第III期
第III期中,符合以下任一情況即為第III期:
- 腫瘤厚度大於4公分,或癌症已擴散到真皮下方神經覆蓋的組織,或擴散至皮下組織之下,或擴散至骨骼並造成骨骼輕微損傷。癌症也可能已擴散至同側的一顆淋巴結,該淋巴結≦3公分,且癌症尚未穿透淋巴結外層;或
- 腫瘤厚度不超過4公分,癌細胞已擴散至同側的一顆淋巴結,該淋巴結大小≦3公分。
第IV期
第IV期中,符合以下任一情況即為第IV期:
- 腫瘤厚度不一,且癌細胞可能已擴散至骨骼,造成骨骼輕微損傷、或擴散至真皮下方神經覆蓋的組織,或皮下組織以下。癌細胞已擴散至淋巴結,情況如下:
- 身體同側與腫瘤相同的一顆淋巴結,該淋巴結≦3公分,癌細胞已擴散至淋巴結外層膜;或
- 有一顆3到6公分同側淋巴結,且癌細胞尚擴散到淋巴結的外層膜;或
- 身體同側有多個淋巴結,受影響的淋巴結均不超過6公分,且癌細胞未穿透外層膜;或
- 身體對側或雙側一個或多個淋巴結,受影響的淋巴結均不超過6公分,且癌症未穿透外層膜。
- 腫瘤厚度不一,癌症可能已擴散至真皮下神經覆蓋的組織、皮下組織以下、骨髓或骨頭(包括顱底)。此外:
- 癌細胞已擴散至一個大於6公分的淋巴結,且癌細胞尚未擴散至淋巴結的外層膜;或
- 癌細胞已擴散至與身體腫瘤同一側一顆大於3公分的淋巴結,且癌細胞已擴散至淋巴結的外層膜;或
- 癌細胞已擴散至腫瘤所在身體對側的一顆淋巴結,受影響的淋巴結大小不一,且已經擴散至淋巴結外層膜;或
- 癌細胞已擴散至身體的一側或兩側一個以上的淋巴結,且已擴散到淋巴結外層膜。
- 腫瘤厚度不一,且癌細胞已擴散至骨髓或骨骼(包括顱底),且骨骼已損害。癌症也可能已擴散至淋巴結;或
- 癌症已擴散至身體其他部位,例如肺部。
眼瞼的皮膚基底細胞癌與鱗狀細胞癌採用以下分期:
第0期(原位癌)
第0期,異常細胞出現於表皮中,通常位於基底細胞層。這些異常細胞可能會轉變為癌症並擴散至附近正常組織。第0期也稱原位癌。
第I期
第I期中,癌症已形成。第I期又分為IA與IB期:
- IA期:腫瘤厚度為10毫米或更小,可能已擴散至睫毛邊緣、眼瞼內的結締組織,或眼瞼的整個厚度層。
- IB期:腫瘤大於10毫米但不超過20毫米,且癌細胞尚未擴散至睫毛邊緣或眼瞼內的結締組織。
第II期
第II期又分為IIA期與IIB期:
- IIA期,符合以下任一情況即為IIA:
- 腫瘤厚度大於10毫米但不超過20毫米,並且已經擴散至睫毛的眼瞼邊緣、眼瞼內的結締組織或眼瞼全層;或
- 腫瘤厚度大於20毫米但不超過30毫米,並且可能已擴散至睫毛的眼瞼邊緣、眼瞼內的結締組織或眼瞼整全層。
- IIB期:腫瘤厚度不定,並且已擴散至眼睛、眼窩、鼻竇、淚管、腦部,或支撐眼睛的組織。
第III期
第III期又分為IIIA與IIIB期:
- IIIA期:腫瘤厚度不一,可能已擴散至睫毛邊緣、眼瞼結締組織、眼瞼全層、眼球、眼窩、鼻竇、淚管、腦部或眼部支持組織。癌症已擴散至同側一個不超過3公分的淋巴結。
- IIIB期:腫瘤大小不一,可能已擴散至睫毛所在的眼瞼邊緣、眼瞼結締組織、眼瞼全層、眼球、眼窩、鼻竇、淚管、腦部或眼部支撐組織。癌症擴散至淋巴結的情形之一:
- 腫瘤於身體的同側一個大於3公分的淋巴結;或
- 腫瘤於身體的對側或雙側一個或多個淋巴結。
第IV期
第IV期,腫細胞已擴散至身體其他部位,例如肺部或肝臟。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
治療方式取決於診斷出的皮膚癌類型或其他皮膚疾病:
基底細胞癌
基底細胞癌是最常見的皮膚癌類型。通常發生在曝曬陽光的皮膚區域,最常見於鼻子部位。這種癌症通常表現為凸起的腫塊,光滑呈珍珠光澤。較少見的型態是看起來像疤痕,或是扁平且堅硬的腫塊,可能為膚色、黃色或蠟黃。基底細胞癌可能擴散至癌症的周圍組織,但通常不會擴散至身體的其他部位。
鱗狀細胞癌
鱗狀細胞癌發生在受到陽光照射的皮膚部位,例如耳朵、下唇和手背。鱗狀細胞癌也可能出現在曬傷或暴露於化學物質或輻射的皮膚區域。這種癌症看起來像一個堅硬的紅色腫塊。腫瘤可能有脫屑、出血或結痂的情況。鱗狀細胞腫瘤可能會擴散到附近的淋巴結,而未擴散的鱗狀細胞癌通常是可以治癒的。
日光性角化症(Actinic keratosis)
日光性角化症是一種皮膚病,雖然不是癌症,但有時會轉變為鱗狀細胞癌。曝露在陽光的部位,例如臉部、手背和下唇,可能會出現一處或多處的病變。它看起來像是皮膚處出現粗糙、紅色、粉紅色或棕色鱗狀斑塊,這些可能是平坦或凸起的,和下唇乾裂脫皮,即使塗抹護唇膏或凡士林也無法改善。日光性角化症可能不需治療也會消失。
治療綜覽
皮膚的基底細胞癌、皮膚鱗狀細胞癌及日光性角化症的病人,有多種不同類型的治療方式。
對於基底細胞癌、皮膚的鱗狀細胞癌,以及日光性角化症的病人可選擇不同治療方法。有些是標準治療(目前使用的治療方式),有些則正在臨床試驗中。治療性的臨床試驗是一種研究,旨在幫助改進現有治療,或獲取癌症新療法的資訊。當臨床試驗顯示某項新治療優於標準治療時,該治療可能成為新的標準治療。病人可能會考慮參加臨床試驗,有些臨床試驗僅開放給還未開始治療的病人加入。
使用下列治療方式:
手術
以下一種或多種手術可用於治療皮膚的基底細胞癌、鱗狀細胞癌或日光性角化症:
- 單純性手術切除(Simple excision):將腫瘤連同其周圍的一部分正常組織切除。
- 莫氏顯微手術(Mohs micrographic surgery):以薄層方式切除皮膚腫瘤。手術中會在顯微鏡下觀察切除的每層腫瘤組織邊緣,以檢查是否還有癌細胞。持續切除,直到不再見到癌細胞。此種手術能儘量保留正常組織,常用於臉部、手指、或生殖器部位的皮膚癌,或邊界不明顯的皮膚癌。
- 刮除式切除手術(Shave excision):以小刀片從皮膚表面刮除異常區域。
- 刮除與電燒術(Curettage and electrodesiccation):使用刮匙(形似湯匙的鋒利工具)將腫瘤從皮膚上切除,再以針狀電極施加電流以止血並破壞殘留在傷口邊緣的癌細胞。此過程在手術中可能重複一至三次,直到完全去除癌細胞。這種治療也稱為電燒手術(electrosurgery)。
- 冷凍手術(Cryosurgery):使用儀器冷凍並破壞異常組織(如原位癌)的治療方法,也稱為冷凍治療。
- 雷射手術(Laser surgery):利用一種雷射光束(強光集中的一束光)作為手術刀在組織上進行無血切割,或去除腫瘤的表淺病灶。
- 磨皮(Dermabrasion)手術:使用旋轉的輪子或細小顆粒磨掉皮膚表層細胞。
單純性手術切除、莫氏顯微手術、刮除與電燒術,以及冷凍手術常用於治療皮膚的基底細胞癌與鱗狀細胞癌。雷射手術很少用於治療基底細胞癌。單純性切除術、刮除式切除手術、刮除與電燒術、磨皮手術與雷射手術則可用於日光性角化症。
放射線治療
放射線治療是一種利用高能量X光或其他型式放射線殺死癌細胞或抑制其生長的癌症治療。體外放射線治療(external radiation therapy)利用體外的放射線機器將放射線照射體內的癌症區域。體外放射線治療可用於治療皮膚的基底細胞癌與鱗狀細胞癌。
化學治療
化學治療是使用藥物來殺死或阻止癌細胞其分裂的癌症治療方法之一。皮膚的基底細胞癌、鱗狀細胞癌與日光性角化症的化療,通常以局部治療為主(以藥膏或乳膏塗抹於皮膚)。局部 5-FU(fluorouracil,氟尿嘧啶)可用於治療基底細胞癌。
光動力治療(Photodynamic therapy, PDT)
光動力治療是一種結合藥物與特定波長光線來殺死癌細胞的治療方法。該藥物在暴露於光線前為不活化狀態,經靜脈注射或塗抹於皮膚上。對皮膚癌病人,雷射光照射到皮膚,藥物就會活化起來並殺死癌細胞。光動力治療對健康組織的傷害很小。光動力治療也可用於治療日光性角化症。
免疫治療
免疫治療是一種利用病人自身的免疫系統對抗癌症的治療方式。人體自然產生或實驗室製造的物質來增強、引導或恢復身體對癌症的自然防禦能力。
以下為治療皮膚癌所用的幾種免疫治療:
- 免疫檢查點抑制劑(Immune checkpoint inhibitors):它能阻斷某些免疫系統的細胞,例如T細胞,與某些癌細胞產生的檢查點蛋白。PD-1是T細胞表面的一種蛋白質,抑制人體的免疫反應。PD-L1則存在於某類癌細胞的一種蛋白質。當PD-1與PD-L1結合時,它會阻止T細胞殺死癌細胞。PD-1與PD-L1抑制劑一起時,則會阻止PD-1與PD-L1蛋白質結合,使得T細胞能殺死癌細胞。
- pembrolizumab(商品名:吉舒達Keytruda)與Cemiplimab是用於治療局部晚期或已轉移的皮膚鱗狀細胞癌的PD-1抑制劑。
- 干擾素(Interferon):以注射方式治療皮膚鱗狀細胞癌。
- 局部imiquimod(商品名:樂得美Aldara)治療:一種免疫反應調節劑,以乳膏方式塗抹,治療某些基底細胞癌。
標靶治療
標靶治療是使用藥物或其他物質來辨識並攻擊特定癌細胞的治療方式之一。
- 訊息傳遞抑制劑治療(Signal transduction inhibitor therapy):此療法是阻斷細胞內從一個分子傳遞到另一分子的訊號,阻斷這些訊號可以殺死癌細胞。Vismodegib與sonidegib是用於治療基底細胞癌的訊號傳遞抑制劑。
化學換膚(Chemical peel)
化學換膚是一種用於改善皮膚某些狀況的治療。將化學溶液塗於皮膚上以溶解皮膚細胞的上層,化學換膚可用於治療日光性角化症,這類治療也稱為化學磨皮(chemabrasion)與化學去角質(chemexfoliation)。
其他藥物治療
類維生素A化合物((Retinoids)- 維生素A的衍生物)有時會用來治療皮膚鱗狀細胞癌。Diclofenac與ingenol是用於治療日光性角化症的局部藥物。
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
正在臨床試驗研究中的新治療方法
認識臨床試驗的相關問題,可以前往網站中“臨床試驗單元“閱讀。想查詢進行中的臨床試驗您也可以從本網站中「進行中的臨床試驗」、「台灣臨床試驗資訊平台」、各醫院臨床試驗中心的網站查詢、或詢問您的主治醫師。也可以至美國NCI網站臨床試驗平台查詢。
皮膚癌的治療可能會引起一些副作用
有關癌症治療所引起副作用資訊,請參閱網站中「副作用處理」。
病人可能會考慮加入臨床試驗。
對某些病人來說,參加臨床試驗可能是最好的治療選擇。臨床試驗 是癌症研究過程的一部分。臨床試驗的目的是為了確定新的癌症治 療方法是否安全有效,或是否比標準治療更好。
目前許多的癌症標準治療是基於之前的臨床試驗後成為標準治療。 參與臨床試驗的病人可能會接受標準治療或成為首批接受新治療的 病人。
參與臨床試驗的病人還能幫助改善未來癌症的治療方式。即使臨床試驗沒有帶來有效的新治療方法,它們也常常能回答重要的問題並幫助推動研究繼續往前進展。
病人能在開始治療癌症前、治療中或治療後加入臨床試驗。
某些臨床試驗加入的條件是尚未接受過任何治療的病人,有些臨床 試驗的治療對於癌症治療並未改善的病人,還有一些臨床試驗是測 試新方法來防止癌症復發或減少癌症治療的副作用。
網站中「進行中的臨床試驗查詢」,可查詢目前台灣正在進行中的臨 床試驗、或台灣臨床試驗平台、或各院網站的臨床試驗中心、以及 您也可以主動詢問醫師。
國外的臨床試驗,可以前往「NCI臨床試驗搜尋」網頁,或 ClinicalTrials.gov網站查詢。
延伸閱讀:認識臨床試驗。
可能需要後續追蹤檢查
在治療期間,您會接受追蹤檢查或回診追蹤。有些用於癌症診斷或分期的檢查,有些檢查可能會在治療期間重複進行,以評估治療效果。是否繼續、改變或停止治療的決定,可能會根據這些檢查結果而定。
在治療結束後,有些檢查會定期持續進行。這些檢查的結果能顯示您的病情是否有變化,或癌症是否復發。
如果基底細胞癌或鱗狀細胞癌復發,通常會發生在初次治療後的5年內。請與您的醫師討論應多久進行皮膚檢查,以便及早發現癌症徵兆。
基底細胞癌的治療
有關下列治療方式的詳細資訊,請參閱本文上章節「治療選項概述」。
- 單純性手術切除
- 莫式顯微手術(Mohs micrographic surgery)
- 放射治療
- 刮除與電燒術(Curettage and electrodesiccation)
- 冷凍手術(Cryosurgery)
- 光動力療法(Photodynamic therapy)
- 局部的化學治療 (Topical chemotherapy)
- 局部的免疫治療(Topical immunotherapy (Imiquimod))
- 雷射手術(顯少使用)
- 訊息傳導抑制劑的標靶治療(Vismodegib 或 Sonidegib)
- 加入新治療方式的臨床試驗
- 單純性手術切除
- 莫式顯微手術
皮膚鱗狀細胞癌的治療
局部皮膚鱗狀細胞癌的治療可能包括下列方式:
- 單純性手術切除
- 莫式顯微手術
- 放射治療
- 刮除與電燒術
- 冷凍手術
- 光動力療法(適用於鱗狀細胞原位癌,即第0期)
- Cemiplimab 或 Pembrolizumab的免疫治療:
- 免疫檢查點抑制劑的臨床試驗
- 單純切除手術
- 莫式顯微手術
- 放射治療
日光性角化症(Actinic Keratosis)的治療
有關下列治療方式的詳細資訊,請參閱本文前段「治療選項概述」。
日光性角化症雖然不是癌症,但它有可能發展為癌症。
日光性角化症治療方式,可能包括下列:
- 局部的化學治療
- 局部的免疫治療(Imiquimod)
- 其他藥物治療(Diclofenac 或 Ingenol)
- 化學換膚(chemical peel)
- 單純性手術切除
- 刮除式切除(Shave excision)
- 刮除與電燒術
- 磨皮術(Dermabrasion)
- 光動力療法
- 雷射手術
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04
避免危險因子並增加保護因子可能有助於預防癌症
皮膚癌的危險因子是暴露在紫外線(UV)輻射下。
一些研究顯示,皮膚癌的危險因子是暴露於紫外線 (UV) 輻射以及人類皮膚對UV 輻射的敏感性。UV輻射是來自太陽光能量的一部分,屬於不可見光,太陽燈和 日光浴曬黑床也會發出紫外線輻射。
完整閱讀預防皮膚癌,請詳見網站『預防皮膚癌』。
延伸閱讀:
資料來源:Skin Cancer Treatment–Patient Version was originally published by the National Cancer Institute。
https://www.cancer.gov/types/skin/patient/skin-treatment-pdq
臺大醫院腫瘤醫學部部主任 葉坤輝教授 協助校稿
更新日期:2025.06.04


