肥胖
肥胖與癌症(Obesity and Cancer)
肥胖是一種疾病,即一個人的體脂量和/或分佈不健康(1)。與體重正常的人相比,體重過重(超重)或肥胖的人其罹患許多疾病的風險更大,包括糖尿病、高血壓、心血管疾病、中風和至少13種類型的癌症,以及因各種原因導致的死亡風險也會增加(2-5)。
肥胖是什麼?
肥胖是一種疾病,即一個人的體脂量和/或分佈不健康(1)。與體重正常的人相比,體重過重(超重)或肥胖的人其罹患許多疾病的風險更大,包括糖尿病、高血壓、心血管疾病、中風和至少13種類型的癌症,以及因各種原因導致的死亡風險也會增加(2-5)。
編審人員: 臺大醫院護理部 洪敏瑛督導長
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24
如何計算肥胖程度?
為了確定某人是否已到肥胖程度,研究人員通常使用一種稱為身體質量指數(BMI)的評量準則。BMI的計算方法是用一個人的體重(公斤)除以身高(公尺)的平方(通常表示為kg/m2)。與單純的體重相比,BMI提供了一個更準確的衡量肥胖標準,對大多數人來說,它是一個很好的(儘管不完美)身體肥胖的指標。
國家心肺和血液研究機構提供一個成年人的BMI計算器,20歲或20歲以上成年人的BMI標準體重類別如下:
| BMI數值(kg/m2) | 體重類別 |
|---|---|
| BMI 小於 18.5 | 體重過輕 |
| BMI 介於 18.5-24.9 | 健康 |
| BMI 介於 25.0-29.9 | 體重過重 |
| BMI 介於 30.0-39.9 | 肥胖 |
| BMI 等於40.0 或 高於 40.0 | 嚴重肥胖 |
台灣:成人版BMI計算機
https://km.hpa.gov.tw/obesity/TC/BmiCalculate.aspx
美國疾病控制和預防中心(CDC)有一個針對兒童和青少年的BMI百分位計算器,由於兒童和青少年正在生長發育階段,隨著身高增長,體重也會變動。
20歲以下的人的體重過重和肥胖,他們的BMI會隨著他們的成長而發生很大的變化,這是以美國CDC的BMI-年齡增長圖為基礎的:
| BMI(身體質量指數) | 體重類型 |
|---|---|
| 該年齡層的BMI指數低於該性別的5 百分位 | 體重過輕 |
| 該年齡層的BMI指數落在該性別的5百分位以上 但低於85百分位 |
健康 |
| 該年齡層的BMI指數落在該性別的85百分位以上 但低於95百分位 |
體重過重 |
| 該年齡層的BMI指數超過該性別95百分位 | 肥胖 |
| 該年齡層的BMI指數落在或超過該性別的95百分位的1.2倍 | 嚴重肥胖 |
| *基於專家的建議(6) | |
在台灣,可參考衛福部公布之「兒童及青少年生長身體質量指數(BMI)建議值」,該體位標準是以該年齡層身體質量指數的百分位作為過重或肥胖的切點。當身體質量指數超過該年齡層的85百分位時為過重,超過95百分位時為肥胖。對照兒童或青少年之年齡和性別並計算BMI值,就可以判斷自己的體重是否標準了。
台灣:兒童及青少年版BMI計算機
https://km.hpa.gov.tw/ChildBMI/ChildBMI.html
台灣:兒童與青少年生長身體質量指數(BMI)建議值
https://www.hpa.gov.tw/Pages/Detail.aspx?nodeid=542&pid=9547
以上資訊為衛福部公布資訊。
反映身體脂肪分佈的測量方法有時與BMI一起用作為肥胖和疾病風險的指標。這些測量包括腰圍、腰臀比(腰圍除以臀圍)、腰高比,以及通過雙能量X光吸吸光式測定儀(DXA或DEXA)或CT或PET成像測量來計算脂肪分佈。
之所以使用這些測量方法,是因為脂肪的分佈越來越被認為與疾病風險有關。特別是內臟脂肪—它是圍繞內部器官的脂肪--就疾病風險而言,似乎比整體脂肪或皮下脂肪(就在皮膚下面的一層)更危險。
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24
肥胖症和嚴重肥胖症有多普遍?
近年來,肥胖和嚴重肥胖在美國變得更加普遍(7)。
- 在2011年,27.4%的18歲或以上的成年人有肥胖或嚴重肥胖。
- 相比之下,在2020年,31.9%的18歲或以上的成年人有肥胖或嚴重肥胖症。
在美國。2-19歲的兒童和青少年有肥胖症或嚴重肥胖症的比例也在增加(6)。
- 在2011-2012年,16.9%的2-19歲青少年有肥胖,5.6%有嚴重肥胖。
- 相比之下,在2017-2018年,19.3%的2-19歲的人有肥胖,6.1%有嚴重肥胖。
根據CDC的資料,美國的肥胖症流行率在不同的種族和民族群體中有所不同(7)。
2020年,18歲或以上的成年人中,有肥胖症或嚴重肥胖症的比例為:
- 非西班牙裔黑人,肥胖比例41.6%。
- 美國印第安人/阿拉斯加原住民,肥胖比例38.8%。
- 夏威夷/太平洋島民,肥胖比例38.5%。
- 西班牙裔,肥胖比例36.6%。
- 非西班牙裔的白人,肥胖比例30.7%。
- 亞洲人,肥胖比例11.8%。
2017-2018年間,美國2-19歲的兒童和青少年的肥胖比例為(6):
- 美籍墨西哥人,肥胖比例26.9%。
- 西班牙裔,肥胖比例25.6%
- 非西班牙裔黑人,肥胖比例24.2%。
- 非西班牙裔白人,肥胖比例16.1%。
- 非西班牙裔的亞洲人,肥胖比例8.7%。
最近,在美國肥胖的發生增加得更快,可能是由於新冠肺炎(COVID-19)的大流行所致(8)
台灣的狀況:
肥胖與十大死因中的8項疾病相關
國民健康署提醒,2020年國人十大死因中有8項與肥胖相關(註2),研究亦顯示肥胖會增加罹患新冠肺炎時的住院和重症風險(註1)。2016年全球過重或肥胖率為52%,是1975年的3倍(註3),而台灣2016-2019年成人過重或肥胖率也達47.9%(註4),面對全球肥胖盛行率不斷攀升的議題(註5),國民健康署參考實證指引,研擬從孕產期開始不同生命週期的體位管理策略,並結合醫療專業與多元場域資源,傳播健康飲食及身體活動觀念,促進國人培養良好的生活型態。
※註:
- 世界肥胖聯盟 (2022) 世界肥胖日https://www.worldobesityday.org/
- 衛生福利部統計處 (2021) 109年國人死因統計結果https://www.mohw.gov.tw/cp-5017-61533-1.html
- 世界衛生組織 (2021) 肥胖和過重https://www.mohw.gov.tw/cp-5017-61533-1.html
- 衛生福利部國民健康署 (2021) 健康促進統計年報https://www.hpa.gov.tw/Pages/List.aspx?nodeid=118
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24
關於肥胖症和癌症之間的關係,我們了解多少呢?
幾乎所有將肥胖與癌症風險連結起來的證據都來自大型世代研究(cohort studies),它是一種觀察性研究。然而,來自觀察性研究的資料不能明確地認定肥胖會導致癌症,這是因為雖然有肥胖或體重過重的人可能與沒有這種狀況的人在他們的體脂肪不一樣,但還有可能有其他不同的情況,而非只是體脂的差異,解釋他們會增加罹癌的機率
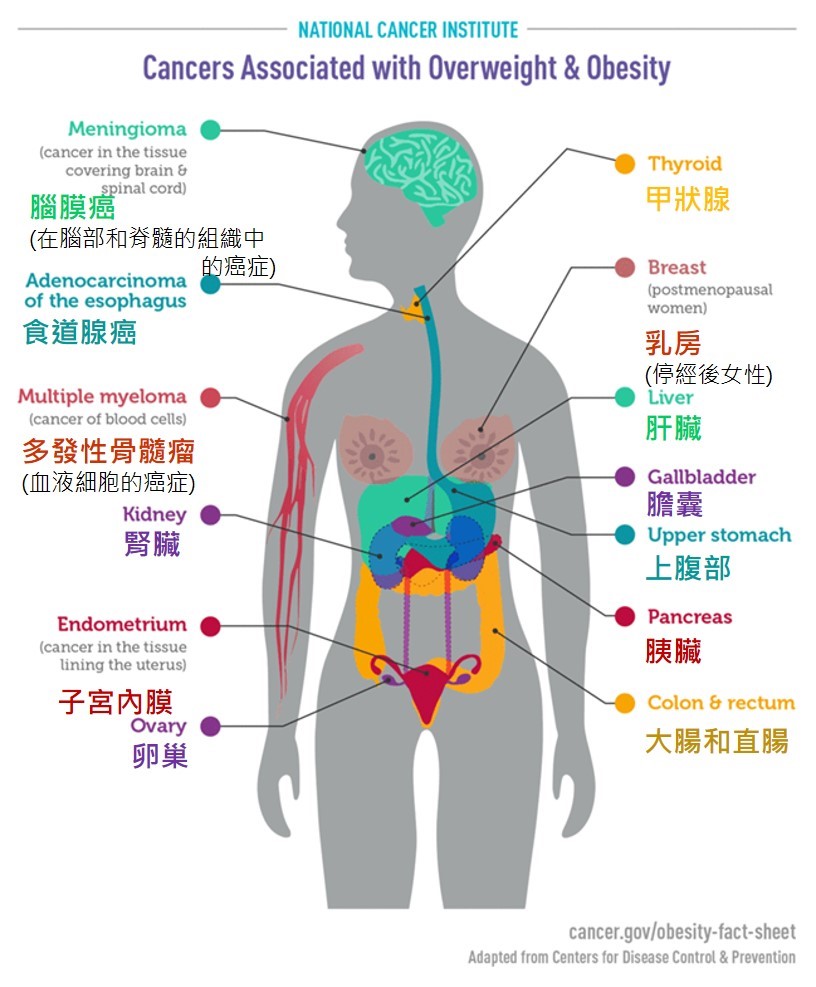
國際癌症研究機構(IARC)的一個工作小組認為,有一致的證據顯示,較高的身體脂肪量與增加罹患一些癌症的風險有關。下表為代表性研究報告中顯示的風險。
| 癌症類型(文獻出處) | 與沒有肥胖或沒有體重過重的人相比,得到這種癌症是… |
|---|---|
| 子宮內膜癌 (9, 10) |
|
| 食道癌 (11) |
|
| 胃賁門癌 (12) | 肥胖者的可能性為2倍 |
| 肝癌(13, 14) | 肥胖或體重過重者的可能性為2倍 |
| 腎臟癌(15, 16) | 肥胖或體重過重者的可能性為2倍 |
| 多發性骨髓瘤 (17) | 肥胖或體重過重者者的可能性為1.1-1.2倍 |
| 腦膜瘤 (18) | 肥胖者的可能性為1.5倍 |
| 胰臟癌 (19) | 體重過重者的可能性為1.2倍 |
| 大腸直腸癌 (20) | 肥胖者的可能性為1.3倍 |
| 膽囊癌 (21, 22) | 肥胖者的可能性為1.6倍 |
| 乳癌 停經後 (23, 24) 停經前** (24, 25) |
|
| 卵巢癌*** (26, 27) | BMI每增加5個基數,可能性為1.1倍 |
| 甲狀腺癌 (28) |
|
| BMI = 身體質量指數 **第I型子宮內膜癌的風險 **荷爾蒙接受體陽性的停經前乳癌 ***較高的BMI與整體卵巢癌風險的輕微增加有關,特別是在從未接受更年期荷爾蒙治療的女性中(26)。這種關聯因卵巢癌亞型而不同,在罕見的、非漿液性亞型的風險增加最強(27)。 |
|
在被診斷出癌症時的人(29)或癌症存活者(30,31)其罹患第二種不相關癌症(即第二個原發性癌症)的風險更高時,他們都有較高的BMI數值。
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24
問1:肥胖如何增加癌症的風險?
答:人們提出了幾種可能的原理來解釋肥胖如何增加罹患某些癌症的風險(32,33)。
肥胖增加癌症風險的其他可能機轉,包括腫瘤免疫力受損和圍繞形成中的腫瘤支架組織的機轉變化(37)。
除了生物效應外,肥胖還可能導致篩檢和管理困難,例如,與體重正常的女性相比,體重過重或肥胖的女性罹患子宮頸癌的風險會增加,這可能是由於這些人的子宮頸癌篩檢不太有效(38)。
- 脂肪組織(也稱為脂肪組織)會產生過量的雌激素,雌激素數值高與增加罹患乳癌、子宮內膜癌、卵巢癌和其他癌症的風險有關。
- 肥胖者會讓血液中的胰島素和類胰島素生長因子(IGF-1)的數值升高。胰島素數值高,稱之為高胰島素血症,它是由於胰島素阻抗造成的,並在發展成第2型糖尿病之前,也是另一個已知的癌症危險因子。高數值的胰島素和IGF-1可能引發大腸癌、腎臟癌、前列腺癌和子宮內膜癌(34)。
- 肥胖的人往往有慢性發炎反應,如膽結石或非酒精性脂肪肝病。這些狀況會引起氧化壓力,導致DNA損傷(35),和增加膽道和其他癌症的風險(36)。
- 脂肪細胞製造稱為脂肪細胞素的賀爾蒙,會刺激或抑制細胞生長。例如,血液中一種叫做瘦體素的脂肪細胞素其數值會隨著身體脂肪的增加而增加,瘦體素的數值高會促進異常的細胞增生。另一種脂肪細胞素,即脂聯素,在肥胖人中其含量低於體重正常的人,它可能具有抗增生的作用,能防止腫瘤的生長。
- 脂肪細胞也可能對其他細胞生長和代謝調節產生直接和間接影響,包括哺乳動物雷帕黴素標靶蛋白(mTOR)和單磷酸腺苷活化蛋白質(AMP-activated protein kinase)。
問2:有多少癌症病例可能是由肥胖導致的?
答:一項使用美國癌症統計資料庫內BMI和癌症發生率資料的全國性橫斷式研究估計,從2011年至2015年,在30歲及以上人群中,每年約有37,670個男性癌症新診斷病例(4.7%)和74,690個女性癌症新診斷病例(9.6%),是由於體重超標(體重過重、肥胖或嚴重肥胖)(39)。歸因於體重超標的病例在不同的癌症類型中差異很大,女性肝癌或膽囊癌的比例高達51%,子宮內膜癌的比例為49.2%,男性肝癌或膽囊癌的比例為48.8%,食道腺癌的比例為30.6%。
以全球範圍來說,2019年的一項研究發現,在2012年所有癌症(544,300例)其中體重超標約占3.9%,而這些癌症病例數所帶來的的負荷,其中女性癌症病例數(368,500例)高於男性(175,800例)(40),體重超標導致的癌症比例從低收入國家的不到1%到一些高收入西方國家以及中東和北非國家的7%或8%不等。
問3:減肥是否會降低罹患癌症的風險?
答:大多數關於減肥是否會降低罹患癌症風險的數據來自世代和病例對照研究結果。對肥胖和癌症風險的觀察性研究應謹慎解釋,因為它們無法明確地認定肥胖會導致癌症,而且減肥的人與不需要減肥的人可能在某些方面是不同的。
其中一些研究發現,減肥後的肥胖者其罹患乳癌、子宮內膜癌、大腸癌和前列腺癌的風險降低。例如,在一項針對停經後婦女的大型前瞻性研究中,刻意減去5%以上的體重與肥胖相關癌症的風險降低有關,特別是子宮內膜癌(41)。然而,在這項研究中,非刻意的體重減輕與癌症風險無關。
美國一項 "婦女健康關懷研究 "中對體重和乳癌的追蹤研究(42)發現,對於在研究開始時已經過重或肥胖的婦女來說,體重變化(無論是增加還是減少)與後續的乳癌風險沒有關係。然而,在一項匯總10個世代資料的研究中,在50歲及以上的婦女中,持續的減肥與讓乳癌風險下降有關(43)。
為了更好地了解肥胖者的減肥與癌症風險之間的關係,一些研究人員正在研究接受減肥手術(進行胃或腸道手術,以提供最大和持續的減肥)的肥胖者的癌症風險。研究發現,肥胖人群(尤其是女性)的減肥手術與總體癌症風險降低有關(44);與賀爾蒙有關的癌症,如乳癌、子宮內膜癌和前列腺癌(45);與肥胖有關的癌症,如停經後乳癌、子宮內膜癌和大腸癌(46)。
問4:肥胖對癌症倖存者的影響?
答:大多數關於肥胖與癌症存活者的證據來自於診斷為乳癌、前列腺癌或大腸直腸癌的人。研究顯示,肥胖可能會使癌症存活者在幾個方面呈現惡化的狀況,包括生活品質、癌症復發、癌症進展、預後(存活期)和某些第二原發癌症的風險(29, 30, 47, 48)。
例如,肥胖在乳癌存活者中,會增加治療相關淋巴水腫(49)和接受前列腺根治術的前列腺癌倖存者的尿失禁(50)的風險有關。在一項針對第II期和第III期直腸癌病人的大型臨床試驗中,那些BMI基準線較高的病人(特別是男性),會增加局部復發風險(51)。與正常體重的人相比,肥胖程度最高的人死於多發性骨髓瘤的可能性要高於正常體重的人50%(52)。
問5:體重過重或肥胖的人在癌症診斷後才減肥,仍有好處嗎?
答:關於這個問題,大多數的研究都集中在乳癌上,幾項在乳癌存活者中進行的隨機臨床試驗報告了減肥介入措施,這些介入措施結果是減肥使生物標記產生有益的變化,這些生物標記與肥胖和預後之間有相關(53,54)。
然而,關於減肥是否能降低乳癌復發或死亡的風險,幾乎沒有證據證明(55)。因此由NCI贊助的乳癌減肥研究(BWEL)是一項正在進行的隨機III期試驗,研究乳癌診斷後參加減肥計畫是否會影響超重和肥胖婦女的無侵入性疾病存活期和復發(56)。
問6:目前有哪些正在對肥胖和癌症進行的研究?
答:許多研究正在探討肥胖和癌症之間連結的機制(34,57)。一個研究領域涉及了解存活在人類胃腸道的微生物(統稱為腸道菌叢,或微生物基因組群),在第2型糖尿病和肥胖症中的作用。這兩種疾病都與微生態失調有關,即這些微生物群落的不平衡。例如,肥胖人群的腸道菌叢與體重正常的人不同,也沒有那麼多樣性。腸道菌叢的失衡與發炎、新陳代謝改變和基因毒性有關,而這些又可能與癌症有關。
研究人員還在研究肥胖是如何改變腫瘤微環境,它可能引起癌症進展作用。例如,在小鼠模型的研究顯示,肥胖(通過給小鼠餵食高脂肪飲食誘發)在腫瘤細胞和T細胞之間產生了脂質的競爭,使T細胞對抗癌症的效果降低(58)。
另一個研究領域是胰島素接受器信號傳導在癌症中的作用。許多癌細胞IR-A的數值會升高,IR-A是胰島素接受器的一種形態,對胰島素和相關生長因子具有高度親和力。研究人員正在研究這些因素如何導致代謝性疾病和癌症,以及它們是否可能成為預防與肥胖有關癌症治療性干預有用的標靶。
研究調查者正在探索肥胖與癌症風險和結果的關係,是否會因種族或民族而所有不同(59)。另外,研究人員也正在調查是否應該對不同的種族/民族群體使用不同的超重和肥胖的截斷點。例如,世界衛生組織(WHO)建議亞裔人群採用23.0和27.5 kg/m2的超重和肥胖的間隔門檻(60)。
NCI世代研究聯盟是一個校外-校內合作專案,結合了來自世界各地的50多個前瞻性世代研究,超過700萬人參加。這些研究正在收集每個世代的身體質量指數、腰圍和其他肥胖指標的數值。該聯盟的大數據將使研究人員能夠更好地了解與肥胖有關的因子與不太常見的癌症之間的關聯,如甲狀腺癌、膽囊癌、頭頸部癌和腎臟癌症。
另一個研究領域的重點在發展更精準和有效的介入措施,以防止體重增加和減重後體重反彈。這一領域的研究包括兩個基於NIH的倡議--積累資料以優化預測肥胖治療(Accumulating Data to Optimally Predict Obesity treatment (ADOPT) Core Measures)的核心措施(61)和跨NIH聯盟的生活方式減重介入隨機對照試驗 (Trans-NIH Consortium of Randomized Controlled Trials of Lifestyle Weight Loss Interventions)(62)--這兩項計畫目的在確定成功減重和維持體重的預測因子,並將遺傳、社會心理、行為、生物學和環境因素的資訊納入預測資料,以便最終得到更精確,更有效的減重介入措施。
NCI透過各種活動支持肥胖和癌症風險的研究,包括大型合作計畫、網路和資料庫、流行病學和基礎科學研究,以及宣傳和執行資源。例如,能量學與癌症跨學科研究(TREC)計畫,支持正在進行的博士學位後和早期職涯調查員的培訓研討會,以提高在能量學和癌症及臨床護理方面進行創新和有影響力的跨學科研究能力。Trans-NCI肥胖和癌症工作組通過識別和分享關於肥胖和癌症的科學知識,促進NCI內肥胖和癌症研究的資訊交流和跨領域利益,以記錄已知的以及推動科學向前發展所需的文獻。
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24
- Garvey WT, Mechanick JI. Proposal for a scientifically correct and medically actionable disease classification system (ICD) for obesity. Obesity (Silver Spring) 2020; 28(3):484–492.
- Berrington de Gonzalez A, Hartge P, Cerhan JR, et al. Body-mass index and mortality among 1.46 million white adults. New England Journal of Medicine 2010; 363(23):2211–2119.
- Kitahara CM, Flint AJ, Berrington de Gonzalez A, et al. Association between class III obesity (BMI of 40–59 kg/m2) and mortality: A pooled analysis of 20 prospective studies.PLoS Medicine 2014; 11(7):e1001673.
- Adams KF, Schatzkin A, Harris TB, et al. Overweight, obesity, and mortality in a large prospective cohort of persons 50 to 71 years old. New England Journal of Medicine e 2006; 355(8):763–778.
- Cohen SS, Park Y, Signorello LB, et al. A pooled analysis of body mass index and mortality among African Americans. PLoS One 2014; 9(11):e111980.
- Fryar CD, Carroll MD, Afful J. Prevalence of overweight, obesity, and severe obesity among children and adolescents aged 2–19 years: United States, 1963–1965 through 2017–2018. NCHS Health E-Stats. 2020.
- Centers for Disease Control and Prevention. National Center for Chronic Disease Prevention and Health Promotion, Division of Nutrition, Physical Activity, and Obesity. Data, Trend and Maps [online]. [accessed April 05, 2022].
URL: https://nccd.cdc.gov/dnpao_dtm/rdPage.aspx?rdReport=DNPAO_DTM.ExploreByTopic&islClass=OWS&islTopic=OWS1&go=GO. - Lange SJ, Kompaniyets L, Freedman DS, et al. Longitudinal trends in body mass index before and during the COVID-19 pandemic among persons aged 2–19 years - United States, 2018–2020. MMWR. Morbidity and Mortality Weekly Report2021; 70(37):1278–1283.
- Setiawan VW, Yang HP, Pike MC, et al. Type I and II endometrial cancers: Have they different risk factors? Journal of Clinical Oncology 2013; 31(20):2607–2618.
- Dougan MM, Hankinson SE, Vivo ID, et al. Prospective study of body size throughout the life-course and the incidence of endometrial cancer among premenopausal and postmenopausal women. International Journal of Cancer 2015; 137(3):625–637.
- Hoyo C, Cook MB, Kamangar F, et al. Body mass index in relation to oesophageal and oesophagogastric junction adenocarcinomas: A pooled analysis from the International BEACON Consortium. International Journal of Epidemiology 2012; 41(6):1706–1718.
- Chen Y, Liu L, Wang X, et al. Body mass index and risk of gastric cancer: A meta-analysis of a population with more than ten million from 24 prospective studies. Cancer Epidemiology, Biomarkers & Prevention 2013; 22(8):1395–1408.
- Chen Y, Wang X, Wang J, Yan Z, Luo J. Excess body weight and the risk of primary liver cancer: An updated meta-analysis of prospective studies. European Journal of Cancer 2012; 48(14):2137–2145.
- Campbell PT, Newton CC, Freedman ND, et al. Body mass index, waist circumference, diabetes, and risk of liver cancer for U.S. adults. Cancer Research 2016; 76(20):6076–6083.
- Wang F, Xu Y. Body mass index and risk of renal cell cancer: A dose-response meta-analysis of published cohort studies. International Journal of Cancer 2014; 135(7):1673–1686.
- Sanfilippo KM, McTigue KM, Fidler CJ, et al. Hypertension and obesity and the risk of kidney cancer in 2 large cohorts of US men and women. Hypertension 2014; 63(5):934–941.
- Wallin A, Larsson SC. Body mass index and risk of multiple myeloma: A meta-analysis of prospective studies. European Journal of Cancer 2011; 47(11):1606–1615.
- Niedermaier T, Behrens G, Schmid D, et al. Body mass index, physical activity, and risk of adult meningioma and glioma: A meta-analysis. Neurology 2015; 85(15):1342–1350.
- Genkinger JM, Spiegelman D, Anderson KE, et al. A pooled analysis of 14 cohort studies of anthropometric factors and pancreatic cancer risk. International Journal of Cancer 2011; 129(7):1708–1717.
- Ma Y, Yang Y, Wang F, et al. Obesity and risk of colorectal cancer: A systematic review of prospective studies. PLoS One 2013; 8(1):e53916.
- World Cancer Research Fund International/American Institute for Cancer Research. Continuous Update Project Expert Report 2018. Diet, nutrition, physical activity and gallbladder cancer. Available
at https://www.wcrf.org/wp-content/uploads/2021/02/gallbladder-cancer-report.pdf - Li L, Gan Y, Li W, Wu C, Lu Z. Overweight, obesity and the risk of gallbladder and extrahepatic bile duct cancers: A meta-analysis of observational studies. Obesity (Silver Spring) 2016; 24(8):1786–1802.
- Renehan AG, Tyson M, Egger M, Heller RF, Zwahlen M. Body-mass index and incidence of cancer: A systematic review and meta-analysis of prospective observational studies. Lancet 2008; 371(9612):569–578.
- Munsell MF, Sprague BL, Berry DA, Chisholm G, Trentham-Dietz A. Body mass index and breast cancer risk according to postmenopausal estrogen-progestin use and hormone receptor status. Epidemiologic Reviews 2014; 36:114–136.
- Premenopausal Breast Cancer Collaborative Group, Schoemaker MJ, Nichols HB, et al. Association of body mass index and age with subsequent breast cancer risk in premenopausal women. JAMA Oncology;4(11):e181771.
- Collaborative Group on Epidemiological Studies of Ovarian Cancer. Ovarian cancer and body size: Individual participant meta-analysis including 25,157 women with ovarian cancer from 47 epidemiological studies. PLoS Medicine 2012; 9(4):e1001200.
- Wentzensen N, Poole EM, Trabert B, et al. Ovarian cancer risk factors by histologic subtype: An analysis from the ovarian cancer cohort consortium. Journal of Clinical Oncology 2016; 34(24):2888–2898.
- Kitahara CM, Pfeiffer RM, Sosa JA, Shiels MS. Impact of overweight and obesity on US papillary thyroid cancer incidence trends (1995–2015). Journal of the National Cancer Institute 2020; 112(8):810–817.
- Feigelson HS, Bodelon C, Powers JD, et al. Body mass index and risk of second cancer among women with breast cancer. Journal of the National Cancer Institute 2021;113(9):1156–1160.
- Sung H, Hyun N, Leach CR, Yabroff KR, Jemal A. Association of first primary cancer with risk of subsequent primary cancer among survivors of adult-onset cancers in the United States. JAMA 2020; 324(24):2521–2535.
- Gibson TM, Park Y, Robien K, et al. Body mass index and risk of second obesity-associated cancers after colorectal cancer: A pooled analysis of prospective cohort studies. Journal of Clinical Oncology 2014; 32(35):4004–4011.
- Friedenreich CM, Ryder-Burbidge C, McNeil J. Physical activity, obesity and sedentary behavior in cancer etiology: Epidemiologic evidence and biologic mechanisms. Molecular Oncology2021; 15(3):790–800.
- Liu XZ, Pedersen L, Halberg N. Cellular mechanisms linking cancers to obesity. Cell Stress 2021; 5(5):55–72.
- Gallagher EJ, LeRoith D. Obesity and diabetes: The increased risk of cancer and cancer-related mortality. Physiological Reviews 2015; 95(3):727–748.
- Roberts DL, Dive C, Renehan AG. Biological mechanisms linking obesity and cancer risk: New perspectives. Annual Review of Medicine 2010; 61:301–316.
- Harrison SA, Diehl AM. Fat and the liver--a molecular overview. Seminars in Gastrointestinal Disease 2002; 13(1):3–16.
- Seo BR, Bhardwaj P, Choi S. Obesity-dependent changes in interstitial ECM mechanics promote breast tumorigenesis. Science Translational Medicine 2015; 7(301):301ra130.
- Clarke MA, Fetterman B, Cheung LC, et al. Epidemiologic evidence that excess body weight increases risk of cervical cancer by decreased detection of precancer. Journal of Clinical Oncology 2018; 36(12):1184–1191.
- Islami F, Goding Sauer A, Gapstur SM, Jemal A. Proportion of cancer cases attributable to excess body weight by US state, 2011–2015. JAMA Oncology 2019; 5(3):384–392.
- Sung H, Siegel RL, Torre LA, et al. Global patterns in excess body weight and the associated cancer burden. CA: A Cancer Journal for Clinicians2019; 69(2):88–112.
- Luo J, Hendryx M, Manson JE, et al. Intentional weight loss and obesity-related cancer risk. JNCI Cancer Spectrum 2019; 3(4):pkz054.
- Neuhouser ML, Aragaki AK, Prentice RL, et al. Overweight, obesity, and postmenopausal invasive breast cancer risk: A secondary analysis of the Women's Health Initiative randomized clinical trials. JAMA Oncology 2015; 1(5):611–621.
- Teras LR, Patel AV, Wang M, et al. Sustained weight loss and risk of breast cancer in women 50 years and older: A pooled analysis of prospective data. Journal of the National Cancer Institute 2020; 112(9):929–937.
- Tee MC, Cao Y, Warnock GL, Hu FB, Chavarro JE. Effect of bariatric surgery on oncologic outcomes: A systematic review and meta-analysis. Surgical Endoscopy 2013; 27(12):4449–4456.
- Mackenzie H, Markar SR, Askari A, et al. Obesity surgery and risk of cancer. British Journal of Surgery 2018; 105(12):1650–1657.
- Schauer DP, Feigelson HS, Koebnick C, et al. Bariatric surgery and the risk of cancer in a large multisite cohort. Annals of Surgery 2019; 269(1):95–101.
- Calle EE, Rodriguez C, Walker-Thurmond K, Thun MJ. Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults. New England Journal of Medicine 2003; 348(17):1625–1638.
- Schmitz KH, Neuhouser ML, Agurs-Collins T, et al. Impact of obesity on cancer survivorship and the potential relevance of race and ethnicity. Journal of the National Cancer Institute 2013; 105(18):1344–1354.
- Paskett ED, Dean JA, Oliveri JM, Harrop JP. Cancer-related lymphedema risk factors, diagnosis, treatment, and impact: A review. Journal of Clinical Oncology 2012; 30(30):3726–3733.
- Gacci M, Sebastianelli A, Salvi M, et al. Role of abdominal obesity for functional outcomes and complications in men treated with radical prostatectomy for prostate cancer: Results of the Multicenter Italian Report on Radical Prostatectomy (MIRROR) study. Scandinavian Journal of Urology 2014; 48(2):138–145.
- Meyerhardt JA, Tepper JE, Niedzwiecki D, et al. Impact of body mass index on outcomes and treatment-related toxicity in patients with stage II and III rectal cancer: Findings from Intergroup Trial 0114. Journal of Clinical Oncology 2004; 22(4):648–657.
- Teras LR, Kitahara CM, Birmann BM, et al. Body size and multiple myeloma mortality: A pooled analysis of 20 prospective studies. British Journal of Haematology 2014; 166(5):667–676.
- Goodwin PJ, Segal RJ, Vallis M, et al. Randomized trial of a telephone-based weight loss intervention in postmenopausal women with breast cancer receiving letrozole: The LISA trial. Journal of Clinical Oncology 2014; 32(21):2231–2239.
- Harrigan M, Cartmel B, Loftfield E, et al. Randomized trial comparing telephone versus in-person weight loss counseling on body composition and circulating biomarkers in women treated for breast cancer: The Lifestyle, Exercise, and Nutrition (LEAN) Study. Journal of Clinical Oncology 2016; 34(7):669–676.
- Goodwin PJ. Obesity and breast cancer outcomes: How much evidence is needed to change practice? Journal of Clinical Oncology 2016; 34(7):646–648. Epub 2015 Dec 28. doi:
- Ligibel JA, Barry WT, Alfano C, et al. Randomized phase III trial evaluating the role of weight loss in adjuvant treatment of overweight and obese women with early breast cancer (Alliance A011401): Study design. NPJ Breast Cancer 2017; 3:37.
- Sheflin AM, Whitney AK, Weir TL. Cancer-promoting effects of microbial dysbiosis. Current Oncology Reports 2014; 16(10):406.
- Ringel AE, Drijvers JM, Baker GJ, et al. Obesity shapes metabolism in the tumor microenvironment to suppress anti-tumor immunity. Cell 2020; 183(7):1848–1866.
- Bandera EV, Alfano CM, Qin B, et al. Harnessing nutrition and physical activity for breast cancer prevention and control to reduce racial/ethnic cancer health disparities. American Society of Clinical Oncology educational book 2021; 41:1–17.
- WHO Expert Consultation. Appropriate body-mass index for Asian populations and its implications for policy and intervention strategies. Lancet 2004; 363(9403):157–163.
- MacLean PS, Rothman AJ, Nicastro HL, et al. The Accumulating Data to Optimally Predict Obesity Treatment (ADOPT) core measures project: Rationale and approach. Obesity (Silver Spring) 2018; 26 Suppl 2(Suppl 2):S6–S15.
- Bray MS, Loos RJ, McCaffery JM, et al. NIH working group report-using genomic information to guide weight management: From universal to precision treatment. Obesity (Silver Spring) 2016; 24(1):14–22.
編審人員: 臺大醫院護理部 洪敏瑛督導長
本文出處:“Obesity and Cancer was originally published by the National Cancer Institute.”
更新日期: 2022/06/24


