
膀胱癌
簡介
什麼是膀胱癌?
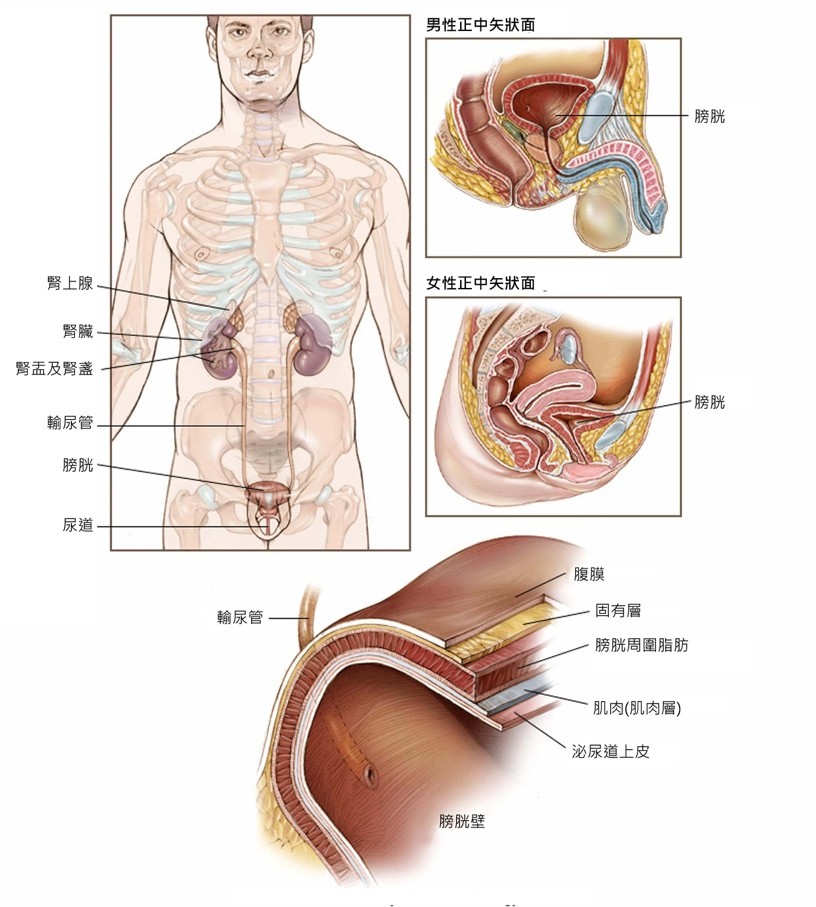
在當膀胱內的細胞開始不受控制地生長時,就會發生膀胱癌。膀胱 位於腹部下方的一個中空、氣球狀器官,它用來儲存尿液。
膀胱的肌肉壁,可以擴張以儲存由腎臟產生的尿液,也可以收縮將 尿液排出體外。人體有兩個腎臟,分別位於脊椎兩側、腰部上方。 膀胱和腎臟協同作用,透過尿液將體內的毒素和廢物排出體外:
- 腎臟中的細小腎小管負責過濾並清潔血液。
- 這些腎小管將廢物排出,並形成尿液。
- 尿液從每個腎臟經由一條稱為輸尿管的長管道進入膀胱。
- 膀胱儲存尿液,直到尿液經由一條稱為尿道的管道排出體外。
(圖片來源:癌症圖說)
膀胱癌的種類
尿路上皮癌(又稱移行上皮細胞癌)指的是源於尿路上皮細胞的癌症,這些細胞位於在尿道、膀胱、輸尿管、腎盂及部分其他器官的內壁,幾乎所有的膀胱癌都是尿路上皮癌。
尿路上皮細胞也稱為「移行上皮細胞」,因為它們會改變形狀。當膀胱充滿尿液時,這些細胞能夠伸展;當膀胱排空時,它們會收縮。
其他較罕見的膀胱癌類型:
- 鱗狀細胞癌是起源於鱗狀細胞(膀胱內壁薄而扁平的細胞)的癌症。這種類型的癌症較惡性,可能由於長期刺激或感染造成。ㄧ種名為吸血蟲病的熱帶寄生蟲後形成,這種寄生蟲常見於非洲和中東。當膀胱受到慢性刺激時,膀胱內壁的移行細胞會逐漸轉變為鱗狀細胞。
- 腺癌是起源於膀胱內壁腺體細胞的癌症。很少見。當膀胱受到慢性刺激如慢性感染或先天缺陷如尿臍癌時會發生。膀胱中腺癌的腺體細胞會產生黏液和其他物質。
- 膀胱小細胞癌是起源於神經內分泌細胞(類神經細胞,很少見,惡性度高預後不佳。小細胞癌或神經內分泌細胞或 混和尿路上皮癌
還有其他描述膀胱癌的方式:
- 非肌肉侵犯型膀胱癌(Non-muscle-invasive bladder cancer )是指癌細胞尚未侵犯至膀胱肌肉壁,大多數膀胱癌屬於非肌肉侵犯性。
- 肌肉侵犯型膀胱癌(Muscle-invasive bladder cancer)是指癌細胞已經擴散到膀胱內壁並進入膀胱肌肉壁,或以外的區域。
資料來源:“What Is Bladder Cancer? was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
二、現況
民國112年,膀胱惡性腫瘤發生個案數占全部惡性腫瘤發生個案數的1.86%,當年因此惡性腫瘤死亡人數占全部惡性腫瘤死亡人數的2.08%。發生率的排名於男性為第13位、女性為第17位;死亡率的排行於男性為第11位、女性為第14位。
民國112年初次診斷為膀胱惡性腫瘤者共計2,562人,占泌尿器官個案數的39.33%;當年死因為膀胱惡性腫瘤者共計1,106人。
對於侵犯性癌,若是診斷後無法切除者,則70% 左右的病人會在二年內逝世,若接受根除性手術治療,五年的存活率約60% ,但有淋巴腺轉移的病人,五年的存活率只剩下15% ,有其它器官轉移的病人,五年存活率大約是5% 左右。
診斷依據與組織形態
2,562位膀胱惡性腫瘤個案之診斷依據,經細胞學或組織病理證實者為2,531位,證實率為98.79%,男性證實率為98.85%,女性為98.64%。男、女性患者的組織形態分布,均以泌尿上皮癌最多,分別占男性個案之94.85%,女性個案之92.93%。
民國112男、女性膀胱原位癌個案分別為993位和347位。
資料來源:中華民國112年衛生福利部國民健康署癌症登記報告
三、危險因子
膀胱癌的成因與危險因子
膀胱癌是由於膀胱細胞功能發生某些變化引起的,特別是在細胞生長與分裂成新細胞時。膀胱癌有許多危險因子,但許多並不會直接導致癌症,而是會增加細胞DNA損傷的風險,進而可能引發膀胱癌。
危險因子是指任何會增加罹患疾病風險的因素。 膀胱癌有許多危險因子,包含了 抽菸,長期飲用水含砷,膀胱血吸蟲感染,特定藥物代謝物長期刺激,膀胱放射線接觸,染髮甚至是最重要的職業因子(職場環境接觸特定化學物質,例如油漆工人,染料工廠工作者等)皆為造成尿路上皮癌症之原因。
膀胱癌的危險因子
- 抽菸是膀胱癌最主要的危險因子。
- 長時間暴露於某些化學製劑,如:皮革、橡膠、染色原料(如染髮)的環境下。
- 反覆的膀胱感染,尤其是某種寄生蟲,如血絲蟲病。
- 過去曾罹患膀胱癌。
- 長期性的膀胱問題,如結石及感染。
- 烏腳病流行區(砷污染水源)。
- 常吃醃漬、發酵、碳烤等食物。
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
四、臨床徵兆
膀胱癌的症狀
膀胱癌的症狀因人而異,最常見的症狀是尿液中帶有血,也就是血液。血尿的顏色通常呈淡鐵鏽色到鮮紅色不等。您可能某次排尿時看到尿液帶血,但之後一段時間內沒有再看到,有時候尿液中的血量非常少,只有透過檢查才能發現。
膀胱癌的其他常見症狀,包括:
- 頻尿
- 排尿時疼痛或灼熱感
- 即使膀胱未充滿,也總覺得需要排尿
- 夜間頻繁排尿
當癌症逐漸長得很大,或已經從膀胱擴散到身體其他部位時,可能有的症狀包括:
- 無法排尿
- 身體一側下背部疼痛
- 腹部疼痛
- 骨骼疼痛或壓痛
- 無意間體重下降及食慾減退
- 足部腫脹
- 感到疲倦
若您出現以上這些的任ㄧ症狀,請務必要前往醫院看診。請記住,泌尿道感染、腎結石或膀胱結石、以及與腎臟相關的其他問題,都可能是造成這些症狀的原因,而非癌症。您的醫師會詢問症狀何時開始及發生頻率。診斷的第一步通常會請您提供尿液檢體,以檢測出現症狀的原因。想了解更多資訊,請參閱下一單元「膀胱癌的診斷」。
資料來源:“Bladder Cancer Symptoms was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
五、如何診斷
診斷膀胱癌
若您有膀胱癌相關的症狀或實驗室檢驗檢查結果顯示膀胱癌,醫師會判斷這些是否由癌症或其他疾病造成。您的醫師可能會:
- 詢問您的個人及家族病史,以更了解您的症狀及膀胱可能癌危險因子
- 要求提供尿液檢體,送至實驗室檢查是否有血 、異常細胞或感染
- 進行身體檢查,若為女性,可能包含骨盆檢查,以檢查是否有癌症跡象
根據您的症狀、病史、尿液檢驗結果及身體檢查的結果,醫師可能會建議進一步檢查,以確定您是否罹患膀胱癌,如果是則確認癌症的嚴重程度(期別)。
診斷膀胱癌的檢查
以下檢查與程序可用於診斷膀胱癌。檢查結果同時也有助於您與醫師製定治療方案。
膀胱鏡檢查(Cystoscopy)
膀胱鏡檢查是檢查膀胱與尿道(將尿液排出體外的管道)內部是否有異常區域的一種檢查方式。醫師將膀胱鏡緩慢經由尿道進入膀胱中,然後藉此觀察膀胱內部。膀胱鏡是一條細長、管狀並配有光源與鏡頭以供觀察的儀器。膀胱鏡也可能配有切除微小的膀胱腫瘤或切片採集組織的工具。膀胱鏡檢查能幫助診斷,有時也能用於治療膀胱癌或其他病況。
切片
切片通常是在膀胱鏡檢查過程中進行。切片是指從膀胱中取出一小部分細胞或組織檢體,再交由病理醫師在顯微鏡下檢查是否有癌症跡象。有時候,在做切片的同時就切除整個腫瘤。 請詢問醫師,以了解膀胱鏡檢查與切片期間可能會有哪些情況。有些人會在術後一或兩天出現血尿,或在排尿時感到不適與灼熱感。
電腦斷層尿路攝影(CT Urogram)或靜脈注射腎盂攝影(IVP)檢查
電腦斷層(CT)尿路攝影:是一種將顯影劑注射到靜脈所進行的電腦斷層掃描檢查。首先,電腦斷層機器會拍攝腎臟的詳細影像,接著注射顯影劑。
靜脈注射腎盂攝影(IVP):是一種泌尿道X光影像檢查。將顯影劑注射到靜脈後,醫師會拍攝一系列腎臟、輸尿管與膀胱的X光影像,以確定這些器官是否有癌症。
尿液細胞學檢查 (Urine cytology )
尿液細胞學的工作原理
收集尿液樣本,將細胞放置在顯微鏡載玻片上並染色,使其在放大倍率下可見。訓練有素的病理學家或實驗室技術人員檢查玻片是否有任何異常情況。他們尋找癌症、感染或其他異常細胞變化的跡象。主要異常可能包括:
- 癌細胞: 這些細胞通常看起來比正常細胞大且形狀不規則。
- 發炎細胞: 這些通常在感染或發炎時出現。
- 良性異常: 這些細胞的變化不是癌性的,但顯示細胞受到某種形式的壓力或損傷。
膀胱癌的分期檢查
如果您確診為膀胱癌,將會被轉診至泌尿腫瘤科醫師,他是專門診斷與治療男性和女性泌尿道及男性生殖器官癌症的醫師。醫師會建議進一步檢查,以確定癌症的擴散程度。有時癌症僅存在於膀胱中,或可能已從膀胱擴散至身體其他部位。了解癌症在體內擴散程度的過程稱為分期,了解膀胱癌的分期對於制定治療計劃非常重要。
以下影像檢查可用於判定膀胱癌的期別。
電腦斷層掃描(CT Scan)
電腦斷層掃描(CT Scan)是將X光機接到電腦,從不同角度拍攝身體內一系列的詳細影像。可能會經由靜脈注射或口服顯影劑,以幫助器官或組織更清楚地顯示出來。
磁振造影(MRI)
MRI是使用磁力、無線電波與電腦拍攝體內,如膀胱的詳細影像。此檢查也稱為核磁共振成像。在注射顯影劑後的三個不同時間點拍攝影像,以獲得膀胱異常區域的最佳影像,這稱為三期磁振照影(triple-phase MRI)。
胸部X光
胸部X光檢查是對胸腔內的器官與骨骼進行的X光檢查。X光是一種高能量放射線,它能穿透身體並在膠片上成像,從而形成胸腔內部區域的影像。
骨掃描
骨掃描是檢查骨骼內是否有快速分裂的細胞(如癌細胞)的一種檢查方式。會從靜脈中注射少量放射性物質,經由血液循環,放射線物質會聚集到有癌細胞的骨骼中,並經由掃描儀檢測發現。
資料來源:“Bladder Cancer Diagnosis was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
六、腫瘤分期
膀胱癌的分期
早期膀胱癌的定義及分類
早期膀胱癌是指泌尿上皮細胞之癌症僅侷限於膀胱上皮黏膜層(Ta期)或黏膜下層(T1期)亦即尚未侵犯至肌肉層。常用的名稱是非侵犯性(Noninvasive)Ta期,或是表淺性(superficial),包括Ta期及T1期之膀胱癌,膀胱癌的診斷主要依據膀胱鏡檢查內視鏡下切片或刮除手術(TURB),後再經過病理評估, 在膀胱鏡下膀胱癌的外表,可以是乳突狀、固體狀、扁平狀或是混合以上之形狀在病理組織的觀察泌尿移形上皮(urothelial carcinoma)癌佔90%以上。鱗狀上皮癌(squamous cell carcinoma)約5%,其他如腺癌(adenocarcinoma)則不到2%,依照2004年WHO新的分級可以分為高分級(high grade) 及低分級 (low grade)。一般而言,低分級的膀胱癌尿細胞學檢查多屬陰性,而高分級的膀胱癌則有高陽性機會。
早期膀胱癌的診斷、分期及手術切除治療
膀胱癌的初始有無痛性血尿,其次是解尿不適,頻尿或膀胱發炎的症狀。由於血尿不是膀胱癌專一的症狀。因此上泌尿道的影像檢查亦需要以排除上泌尿道的腫瘤。以膀胱鏡為主,膀胱鏡可以評估腫瘤大小、位置、形狀,以及有無膀胱頸或尿道侵犯,如果是比較大或基底較廣。CT電腦斷層檢查是有必要性,下一步則以膀胱鏡經尿道切除膀胱腫瘤(TURBT),如果是早期的膀胱癌,腫瘤可以經由此一手術完全切除,但為了解分期及排除有無侵犯至黏膜下層或是膀胱肌肉層,泌尿科醫師亦必須在腫瘤的根部下切除膀胱肌肉層,肌肉層組織與刮除之腫瘤分別送病理檢查。但須使病理醫師了解各標本代表之層次進一步找到黏膜下層、淺層肌肉層、深層肌肉層有無癌細胞侵犯;同時亦應注意尋找有無淋巴管或血管內癌細胞。
低分期(G1),Ta(非侵犯性)膀胱癌治療
大部分小的乳突狀的腫瘤在膀胱鏡下可以用電燒灼的破壞(fulguration)治療,但如果是初次診斷,又是多發性或是體積較大的膀胱腫瘤,應該以正式的經尿道膀胱鏡下刮除腫瘤(TURBT)而且將切下的腫瘤及其根部之膀胱壁切片分別送病理檢查,如此一方面可確定其手術是否已完全切除,並可以排除有無深層侵犯的疑慮,在有經驗的泌尿科醫師的處理下切除,這種低分級的乳突狀腫瘤可達90%以上的準確度。
手術切除後的後續局部治療,是預防復發,復發的原因大多由於在手術中看不到的微小腫瘤所致。尤其是膀胱腫瘤數目較多的復發率亦較高,最近Sylvester等人報告收集七個隨機臨床試驗的結果,1476病人經過平均3-4年追蹤,病人術後接受一次膀胱epirubicin 或mitomycin c 灌注治療的復發率從48.4% 降至36.7%,有顯著的差別。 此類病人術後的標準治療,是觀察或24小時內施予一次膀胱化學藥物灌注治療。
高分級(high grade)Ta期膀胱泌尿上皮細胞癌及原位癌的治療
這一類的膀胱癌佔Ta期的3至18%(平均7%),在所有淺層膀胱癌中1.7至9.3%(平均4%)。在膀胱癌局部手術治療後的追蹤發現,多發性的腫瘤的預後與復發率相關,但腫瘤之分化等級則與預後惡化(progression)至肌層侵犯相關。
對於高分級Ta期的治療,經尿道膀胱切除術後,必須立即給予一次化學藥物灌注治療,並且2週後再給予連續6週之每週的BCG或mitomycin C的膀胱內灌注治療。病人手術治療後必須每三個月一次尿細胞學檢查及膀胱內視鏡檢查連續二年,然後每四個月一次連續一年,之後每半年檢查一次。
另一類的膀胱癌同樣是高分級Ta期,但是有膀胱鏡下是扁平及紅色不平的粘膜,稱為原位癌(Carcinoma in Situ,簡稱CiS)。雖然在粘膜內(但有時會合併有粘膜下侵犯)。
原位癌的治療:當CiS發現與Ta及T1期合併發生或單獨發生到目前為止尚未有共識以保守的膀胱內灌注治療或是積極地採取早期的膀胱切除,當然早期切除膀胱的存活率甚佳,但是約50%的病人可能接受過度治療。因此傳統保守的以6次每週BCG的膀胱灌注治療廣為大家接受,約有72%獲得完全反應,對於未能獲得初期反應的病人再度接受第2個循環之6次膀胱BCG灌注治療仍然有40至60%仍獲反應。因此這類病人維持治療仍值得鼓勵。如果BCG灌注治療失敗,病人必須考慮早期膀胱切除,否則必須考慮其他膀胱灌注治療如化學藥物或甲型干擾素,此類病人必須終身追蹤。
T1期膀胱癌
T1期膀胱癌的診斷主要依賴經尿道膀胱鏡切除腫瘤(TURBT)及腫瘤下膀胱壁肌肉層切片。雖然如此這類病人如果再度執行TURBT仍然有30%有更高分期(upstaging)的結果。尤其是第一次手術切片沒有包含肌肉層組織,則更高分期比率更高,因此,T1期的診斷必須在TURBT的標本上含有可靠肌肉層證明,否則病人必須執行第二次的TURBT手術,再度確認沒有侵犯肌肉層。因為如果有肌肉層侵犯T2期,則有可能發生轉移,因此必須考慮更積極的治療方式。所以在T1期的診斷必須非常小心確認,尤其是高分級的腫瘤或是合併有CiS的病人。
T1期的治療: T1期膀胱癌的手術刮除治療後的復發率可高達80%,因此手術後一劑的化學藥物灌注膀胱治療是必要的,術後化學藥物灌注治療在2年內可減少50%之復發率及5年內亦可減少15%復發。持續維持性mitomycin C的灌注治療並無再度減少復發率,因此化學藥物的灌注治療必須在24小時內,盡可能在6小時之內灌注。
T1期的病人除了高復發率之外,另一個威脅是惡化進行率3年內可高至35至45%。尤其是T1G3的病人。進一步治療的選擇是BCG的膀胱灌注治療。
對於高分級T1的病人,在無BCG灌注下治療追蹤36至84個月的結果,惡化進行率平均是33%,在BCG灌注治療後追蹤22至78個月的結果,惡化進行率可降至12%。雖然BCG有如此的良好反應,但是否會減少病人的死亡率仍持續有爭論。對於臨床膀胱灌注治療的反應目前已被認定為進行惡化的指標,BCG灌注後的TURBT如果仍然有T1期的膀胱癌表示一種高危險的警訊,病人必須被告知。
結論:
對於早期膀胱癌而言並非只是單純的一種疾病,其中包含有分期的低估(understaging),有存疑時必須再行TURBT予以病理檢查再度確認,膀胱鏡下手術刮除後的膀胱內化學灌注治療或加上BCG灌注治療可以減少復發率,及部分的惡化進行。對於高分級病人仍存在著惡化進行的險境,定期追蹤適時加上積極治療仍是上策。雖然目前有些新藥嘗試如Gemcitabine 及新免疫刺激劑如Mycobaceria Cell Wall-DNA extract的灌注治療, 但結果仍有待觀察。病人必須長期追蹤被告知保守局部治療如果失敗可能發生的後果。癌症分期指的是癌症在體內的擴散範圍,例如腫瘤的大小、是否已經擴散,以及離最初形成處擴散的距離。了解膀胱癌的分期對於製定治療方案很重要。
有多種的癌症分期系統,膀胱癌通常TNM分期系統。您的病理報告可能會用此分期系統來描述您的癌症狀態。根據TNM的結果,癌症會被劃分到一個期別,例如第I期、第II期、第III期、或第IV期(也可能寫作第1期、第2期、第3期、第4期)。當醫師與您討論診斷時,會用這些期別描述癌症狀態。
第0期(非侵入性乳頭狀癌與原位癌)
第0期指的是非侵入性膀胱癌。這表示癌細胞存在於膀胱內壁組織中,並未侵入膀胱壁。根據腫瘤的類型,第0期又細分為0a期與0is期:
- 第0a期也稱為非侵犯性乳突癌(noninvasive papillary carcinoma),其外觀可能看起來像是細長增生,延伸至膀胱腔(尿液聚集的空間)。根據顯微鏡下觀看到細胞的異常程度,第0a期可分為低分級別或高分級別 。
- 第0is期也稱為原位癌(carcinoma in situ),它是位於膀胱內壁組織上的一種扁平腫瘤。第0is期通常為高分級別 。
第I期膀胱癌
第I期是一種非肌肉侵犯性膀胱癌,癌細胞已經擴散到結締組織,但尚未到膀胱的肌肉層。
第II期膀胱癌
第II期也稱為肌肉侵犯性膀胱癌。在第II期,癌細胞已經穿過結締組織擴散進入到膀胱肌肉層。
第III期膀胱癌
第III期也稱為局部晚期膀胱癌。第III期又細分期第IIIA期和第IIIB 期。
- 第IIIA期:
- 癌細胞已完全擴散穿過膀胱肌肉與膀胱壁,進入膀胱周圍的脂肪層,並且可能已擴散至生殖器官(攝護腺、精囊、子宮或陰道),但尚未擴散到淋巴結;或
- 癌症已擴散至骨盆內的一個淋巴結,但該淋巴結不在骨盆主要動脈(稱為總髂動脈)附近。
- 第IIIB期,癌細胞已擴散至骨盆腔內不靠近總髂動脈附近的多個淋巴結,或至少擴散到靠近總髂動脈的一個淋巴結中。
第IV期膀胱癌
第IV期細分為第IVA期與第IVB期。
- 第IVA期
- 癌細胞已擴散至腹壁或骨盆壁;或
- 癌細胞已擴散至骨盆主要動脈(稱總髂動脈)上方的淋巴結。
- 第IVB期,癌細胞已擴散至身體的其他部位,例如肺部、骨骼或肝臟。
第IV期膀胱癌也稱為轉移性膀胱癌。轉移性癌症發生在癌細胞經由淋巴系統或血液流動擴散至身體其他部位並形成腫瘤。轉移性腫瘤與原發腫瘤屬於相同類型的癌症,例如,如果膀胱癌轉移到肺部,那麽肺部中的癌細胞仍然是膀胱癌細胞,此癌症稱為轉移性膀胱癌,而不是肺癌。延伸閱讀,「 轉移性癌症:當癌症擴散時」。
膀胱癌分級(Bladder cancer grade)
癌症分級描述膀胱癌細胞在顯微鏡下呈現的的異常程度以及癌細胞生長和擴散的速度。醫師會根據分級及其他因素(如分期)制定治療方案,並在某些情況下估計預後。
- 低分級膀胱癌細胞與很像似正常細胞,其生長與擴散的速度比高分級癌細胞慢。
- 高分級膀胱癌的生長與擴散速度通常比低分級癌細胞更快,高分級膀胱癌的預後通常比低分級別更差,它需要立即或更積極的治療。
膀胱癌復發
復發性膀胱癌是指癌症經過治療後又再回來。即使診斷膀胱癌是屬於非侵入性,但在治療後仍容易復發。低分級膀胱癌復發部位主要會在膀胱內壁,若高分級膀胱癌復發,則癌細胞很可能已擴散到肌肉層或身體其他部位。醫師會進行檢查,以判斷癌症復發的部位、是否已經擴散,以及擴散的程度。復發性膀胱癌所接受的治療類型,取決於癌症復發的位置。
資料來源:“Bladder Cancer Stages was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
七、治療(一)
膀胱癌的治療
不同類型的治療可用於治療膀胱癌。您與您的癌症照護團隊將一起決定治療計畫,此計劃可能包含多種治療方式,會考慮許多因素,例如癌症的分期與級別、您的整體身體狀況,以及您的偏好。您的治療計劃將包含有關您癌症的資訊、治療目標、治療選項與可能的副作用,以及預期的治療時長。
在治療開始前請與您的癌症照護團隊討論預期會有哪些狀況,這將會對您有所幫助。您需要了解治療開始前要做什麼、治療期間的感受,以及需要哪些的協助。
ㄧ、手術
- 在手術前給予的治療稱為術前治療或新輔助治療(neoadjuvant therapy)。手術前可能會給予化學治療,以縮小腫瘤並減少手術中需要切除的組織量。
- 在手術後為了降低癌症復發風險給予的治療,稱為輔助治療(adjuvant therapy)。醫師切除所有可見的癌症後,部分病人可能會接受化學治療、放射治療、免疫治療、和/或標靶治療,以殺死殘留的癌細胞。
治療膀胱癌的手術類型包括:
經尿道切除術合併電燒手術(Transurethral resection, TUR, with fulguration)
在尿道切除術合併電燒手術過程中,醫師會將一根膀胱鏡(一種細長帶有光源的管子)經由尿道插入膀胱。然後,醫師會使用一個末端帶有小線圈的器械移除腫瘤,或利用高能量電流燒灼腫瘤。這稱為電燒手術(fulguration)。
膀胱部分切除手術(Partial cystectomy)
膀胱部分切除手術是切除部分膀胱的手術。這種手術適用於有低度惡性腫瘤,指的是該腫瘤已侵入膀胱壁,但侷限於膀胱某一區域的病人。由於只切除部分膀胱,病人於術後仍能正常排尿,這也稱為膀胱節段切除手術(segmental cystectomy)。
根除性膀胱切除術合併尿道改道(Radical cystectomy with urinary diversion)
根除性膀胱切除術是透過手術切除膀胱以及任何有癌細胞的淋巴結與附近器官。當膀胱癌侵犯至肌肉層,或非肌肉侵犯型膀胱癌涉及膀胱大部分膀胱時,可進行根除性膀胱切除術合併尿道改道:
- 在男性,切除的附近器官是攝護腺與精囊。
- 在女性,切除子宮、卵巢以及部分陰道。
有時,當癌症已擴散到膀胱外且無法完全切除時,仍可能僅進行膀胱切除術,以減輕癌症引起的排尿症狀。
當必須切除膀胱時,外科醫師會進行稱尿液改道(urinary diversion)的手術,為身體建立另一種儲存與排出尿液的方式。這項手術可能包括:將尿液引流至大腸、使用導管引流膀胱、或在腹部製造一個開口,連接到體外的袋子來收集尿液。
二、放射治療
放射治療使用高能量X光或其他型態的放射線來殺死癌細胞或抑制癌細胞的生長。膀胱癌有時會使用體外放射治療(external beam radiation therapy),這種治療是使用體外的機器將放射線照射治身體癌症部位。放射治療可單獨給予,也可以與其他治療,例如化學治療併用。
三、化學治療
化學治療(簡稱化療)是使用藥物來抑制癌細胞的生長,它是透過是殺死癌細胞或阻止其分裂來達到效果。化學治療可以單獨給予,也可以合併其他治療,其給藥方式取決於癌症的類型與期別。
全身性化學治療
膀胱癌的全身性化療是將化療藥物注射到靜脈中,以這種方式給藥時,藥物進入血液循環抵達全身的癌細胞。可能用於治療膀胱癌的全身性化療藥物包括:
- Carboplatin
- Cisplatin(順鉑)
- Doxorubicin(也稱小紅莓)
- Fluorouracil(簡稱5-FU)
- Gemcitabine
- Methotrexate
- Mitomycin
- Paclitaxel(也稱太平洋紫杉醇)
- Vinblastine
這些藥物可能會組合使用,也可能使用此處未列出的其他化療藥物。
膀胱內化學治療(Intravesical chemotherapy)
膀胱癌中,化療也可使用膀胱灌注,意思是藥物透過插入尿道的管子注入膀胱。膀胱腔內灌注治療透過藥物沖洗膀胱,以殺死手術後殘留的癌細胞,這可以降低癌症復發的機率。
Mitomycin(商品名:排多癌注射劑)與Gemcitabine(商品名:健擇)是兩種用於治療膀胱癌的膀胱灌注化療藥物。這些藥物也可以作為全身性治療給藥。
四、免疫治療
免疫治療是一種利用病人的免疫系統來對抗癌症的治療方法。您的醫師可能會建議進行「生物標記檢測」,以預測您對特定免疫治療藥物的反應。
全身性免疫治療
用於治療尿路上皮癌(一種膀胱癌)的全身性免疫治療藥物包括:
- Atezolizumab(商品名:癌自禦注射劑)
- Avelumab(商品名:百穩益注射劑)
- Nivolumab(商品名:保疾伏)
- Pembrolizumab(商品名:吉舒達)
這免疫療法為患者提供了一個額外的選擇。
美國食品藥物管理局(FDA)核准5種免疫檢查點抑制劑藥物包含Pembrolizumab、Atezolizumab、Nivolumab、Durvalumab與Avelumab用於治療尿路上皮癌,而台灣目前已開放前三種Pembrolizumab、Atezolizumab、Nivolumab,因此許多患者急於知道其在尿路上皮癌的療效。藥物分享其一線及二線治療的臨床試驗效果 。
免疫療法作為一線治療
由於年齡或併發症(例如腎功能受損,神經病變,心力衰竭)的原因,高達五成的晚期尿路上皮癌病人不適合順鉑(cisplatin)的化療,因此免疫藥物療法成為患者的另一種希望。雖然現階段作為一線治療的免疫療法還在試驗,但臨床試驗初期的結果是支持免疫療法可作為第一線藥物治療,不過還需要更多的臨床試驗和更久的追蹤來確定免役檢查點抑制劑是否可以當作治療局部晚期和轉移性尿路上皮癌第一線藥物治療。
免疫療法用於二線治療
臨床試驗結果顯示Pembrolizumab延長經一線含鉑化療後惡化的轉移性尿路上皮癌患者的總體存活率。在臨床III期試驗中,542名在含鉑療法後復發或惡化的病人被隨機分配到Pembrolizumab或化療組別。與化療相比,Pembrolizumab的總體存活期顯著增加約3個月。另外,Pembrolizumab的反應率與不良反應都明顯優於化療。
Atezolizumab是一種PD-L1抑制劑,適用於晚期尿路上皮癌的二線治療。雖然Atezolizumab的初步批准是依據先前經含鉑藥物治療過病人的I期和II期研究結果,但該藥物最廣泛的數據來自一個臨床試驗III期的研究,931例接受過鉑類化療的轉移性尿路上皮癌病人被隨機分配到Atezolizumab或化療。與化療相比,Atezolizumab有較高的反應率且毒性發生率也較低。研究中也觀察PD-L1表達量對療效的影響,發現PD-L1表達增加的病人,Atezolizumab的反應率較佳。
Nivolumab是一種PD-1抑製劑,適用於晚期尿路上皮癌的治療,Nivolumab於2017年2月獲得FDA批准。I期和II期研究中,Nivolumab在轉移性尿路上皮癌一線治療後持續惡化的病人中具有顯著反應率。
膀胱腔內免疫治療(Intravesical immunotherapy)
卡介苗(BCG , Bacillus Calmette-Guérin) 是用於治療膀胱癌的膀胱腔內免疫治療藥物。這些藥物以溶液形式,經由導管(細管)直接注入膀胱給予。膀胱腔內治療是透過藥物沖洗膀胱,殺死手術後殘留的癌細胞,以降低癌症復發的風險。
針對局部晚期或轉移性泌尿上皮癌,若病人的體力佳、腎功能佳,第一線首選治療是先考慮化學藥物,之後再加上維持性免疫治療。惟免疫治療如果未符合健保給付條件需自費,費用昂貴,三個月療程平均需要數十萬元。
五、標靶治療
標靶治療是使用藥物或其他物質來阻斷特定酶、蛋白質或其他參與癌細胞生長與擴散的分子。醫師可能會建議做生物標誌檢測,以預測您對某些標靶治療藥物的反應。延伸閱讀「癌症的生物標誌檢測」單元。
用於治療膀胱癌的標靶治療,包括:
- Enfortumab vedotin(商品名:貝思復Padcev®)、Erdafitinib
- Enfortumab vedotin是結合單株抗體與小分子細胞毒性藥物而成的抗體藥物複合體,具有專一殺死腫瘤細胞的作用。臨床上可單獨使用或與其他藥物併用,治療局部晚期或轉移性泌尿道上皮癌。
追蹤照護
有些先前用於診斷或分期的檢查可能會重複進行,以評估治療效果。是否繼續、更改或停止治療,會依據檢查結果決定。這些檢查有時稱為追蹤檢查或回診檢查。
資料來源:“Bladder Cancer Treatment was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
治療(二)
依膀胱癌期別的治療選項
膀胱癌的期別與分級是決定膀胱癌最佳治療方式的重要因素。其他因素,例如您個人的偏好與整體身體狀況,也同樣重要。
緩和治療的目的是緩解症狀並改善威脅生命疾病,如癌症,病人的生活品質,它在癌症的所有階段都有幫助。 「癌症的緩和照護」單元。
第0期和第1期膀胱癌的治療
第0期和第I期膀胱癌,也稱為非肌肉侵入性膀胱癌 (Non-muscle-invasive bladder cancer, NMIBC),它尚未擴散至膀胱肌層。NMIBC的治療取決於以下幾個因素:
- 癌症復發或進展為肌肉侵入性的風險等級(低、中或高)
- 癌症的期別與分級
- 腫瘤的大小與數量
首次治療通常以經尿道切除術 (TUR) 合併電燒手術切除腫瘤,若第一次手術切除的腫瘤面積不足,或未包括取出肌肉層的檢體,則可能需要再次手術。若第再次的手術發現癌症已侵犯至肌肉層,則會已肌肉侵犯性膀胱癌(第II期或更高期數)的治療方案進行。
因為第0期與第I期膀胱癌在手術後常會復發,多數病人會在第一次手術時接受mitomycin或gemcitabine藥物的膀胱灌注化學治療或膀胱灌注BCG。為了降低膀胱癌復發的風險,與依據癌症的特性醫師可能建議您繼續接受膀胱灌注BCG,最長達可達3年,這稱為維持性治療(maintenance therapy)。
低風險膀胱癌的治療
低風險膀胱癌包括體積小、單一、低分級的腫瘤。
治療通常包括經尿道切除術(TUR)合併電燒手術與手術時給予膀胱灌注治療,之後進行監測追蹤。監測的意思是密切觀察病情,除非癌症復發,否則不會給予任何治療。
中度風險膀胱癌的治療
中度風險膀胱癌可能包括多發或大型、生長緩慢的第0a期腫瘤、一年內復發生長緩慢的第0a期腫瘤、單一快速生長的第0a期腫瘤,或生長緩慢的第I期腫瘤。
治療通常包括經尿道切除術(TUR)合併電燒手術,之後進行膀胱灌注治療(BCG或Mitomycin或Gemcitabine的化學治療)。根據癌症的特性,醫師可能會建議您持續接受長達1年的BCG膀胱灌注,以降低復發風險。定期膀胱鏡檢查(以攝影機檢查膀胱)與必要時的影像檢查,用以監測癌症復發或查看進展的跡象。
高風險膀胱癌的治療
高風險膀胱癌可能包括:多發或大型高分級的第0a期腫瘤、原位癌(第0is期)、快速生長的第I期腫瘤。
治療通常包括經尿道切除術(TUR)合併電燒手術,之後進行BCG膀胱灌注治療。有時,BCG膀胱灌注會持續長達3年,為的是降低復發風險。若您有多發性腫瘤或高分級第0期的原位癌,另一個治療選擇是進行部分或全部膀胱切除手術(膀胱切除術)
極高風險膀胱癌的治療
極高風險的膀胱癌可能包括:對膀胱灌注BCG無反應的癌症、癌症復發於尿道,或血液或淋巴系統中發現有癌細胞。極高風險的膀胱癌有很大的可能進展為肌肉侵入性癌症(第II期或更高期別)。
若您有多個腫瘤或原位癌(第0期的高風險級別),可選擇部分或全部膀胱切除手術。若您是原位癌,無法或不願進行膀胱切除術,且BCG無效,其他治療選擇包括膀胱灌注化學治療,靜脈注射Pembrolizumab(商品名:吉舒達)免疫治療藥物,或給予Nadofaragene Firadenovec-vncg或Nogapendekin Alfa Inbakicept-pmln藥物的膀胱灌注免疫治療。
第II與第III期膀胱癌的治療
第 II 與第 III 期膀胱癌的主要治療方式為:
第II期和第III期膀胱癌的兩種主要治療方式為,根除性膀胱切除術(radical cystectomy),或放射治療合併化學治療。
根除性膀胱切除術是以手術切除膀胱及周圍組織與器官,手術會建立一條新的尿液排出體外的途徑,稱為尿流改道術(Urinary diversion)。手術前或手術後可能會給予其他額外的治療:
- 若病人狀況良好,可在術前給予化學治療。研究顯示術前給予包括Cisplatin的化學治療組合,已證明比單純手術更能延長病人的存活期。
- 若癌症在手術後有高度復發風險,或對化療沒有反應,可以考慮給予Nivolumab(商品名:保疾伏)的免疫治療藥物。
若您不能或不願接受手術,則治療可能包括合併放射治療與化療,如Cisplatin和Fluorouracil藥物同時給予,化療與放射治療同時給予能增強放射治療的效果。
治療第II期與第III期的膀胱癌,較少使用部分膀胱切除術(切除部分的膀胱)。
第IV期膀胱癌的治療
第IV期膀胱癌的治療取決於是局部晚期或轉移性癌症。在轉移性膀胱癌,治療目標是緩解症狀與增加生活品質,同時延緩癌症的生長與擴散。
第IVA期(局部晚期)膀胱癌的治療可能包括:
- 免疫治療藥物Pembrolizumab(商品名:吉舒達)合併標靶治療藥物Enfortumab vedotin(商品名:備思復)
- 免疫治療藥物Nivolumab(商品名:保疾伏)合併化療藥物Cisplatin與Gemcitabine (商品名:健擇)
- 化療藥物Cisplatin和Gemcitabine(商品名:健擇),之後接
- 單獨給予Pembrolizumab(商品名:吉舒達)
- 以Cisplatin為基礎的化療方案,之後進行手術切除膀胱和膀胱周圍組織和器官(根除性膀胱切除術)與尿液改道或單獨給予手術
- 同時給予放射治療加上化學治療,例如Cisplatin與Fluorouracil,以幫助放射治療發揮更好的作用
- 尿流改道的緩和治療,以防止尿道阻塞可能導致的腎功能受損
- 緩和治療,以手術切除部分或全部的膀胱(膀胱切除術)
第IVB期(轉移性)膀胱癌的治療,可能包括:
- 免疫治療藥物Pembrolizumab(商品名:吉舒達)合併標靶治療藥物Enfortumab vedotin(商品名:備思復)
- 免疫治療藥物Nivolumab(商品名:保疾伏)合併化療藥物Cisplatin與Gemcitabine (商品名:健擇)
- 化療藥物Cisplatin和Gemcitabine(商品名:健擇),之後接
- Gemcitabine與Cisplatin或Gemcitabine與Carboplatin
- 單獨使用免疫治療藥物,例如Avelumab、Nivolumab、或Pembrolizumab(商品名:吉舒達)
- 放射治療作為緩和治療
- 尿流改道的緩和治療,以防止尿道阻塞可能導致的腎功能受損
- 緩和治療,以手術切除部分或全部的膀胱(膀胱切除術)
膀胱癌復發的治療
膀胱癌復發(治療後再次出現)的治療取決於先前治療方式以及復發位置。治療可能包括:
- 全身性化學治療,使用下列的治療方案之一:
- Gemcitabine與Cisplatin或Gemcitabine與Carboplatin
- 免疫治療藥物,例如Avelumab、Nivolumab,或Pembrolizumab
- 標靶治療藥物,例如Enfortumab vedotin
- 對於非肌肉侵入性或局部的腫瘤進行手術治療,之後可接著給予免疫治療和化學治療
- 以放射治療作為緩和治療
資料來源:“Treatment of Bladder Cancer by Stage was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23
應對膀胱癌
當您第一次得知自己罹患膀胱癌時,可能會想知道該如何應對生活中即將出現的變化。您可以採取的步驟之一是,先了解可能出現的生理與情緒變化,以及有哪些可幫助您的資源。與您的醫療團隊討論您的擔憂,可以讓您有更多的掌控感,家人和朋友也能成為您重要的支持來源。
有關膀胱癌治療常見身體副作用的資訊,請參見前面膀胱癌治療單元,若需協助處理情緒副作用,請參見網站「情緒與癌症」單元,若需在癌症治療結束後獲得協助,請參見網站「療癒人生」單元。
適應尿道造口
對於那些接受造口並帶有尿袋的人來說,需要時間來適應它們。有些人需要學習如何使用導尿管來排空膀胱的尿液,這又是另一個很大的改變。而如果您有失禁或排尿問題,處理起來可能會很麻煩並令人感到沮喪。
請知道您並不孤單,適應這些改變可能很困難,但是,隨著時間的進展,很多人能夠恢復到手術前大部分的生活狀態。家人以及醫療團隊的支持,可以幫助您適應尿道造口手術後的生活。請向您的護理師詢問相關資源和支持團體,這些都會對您有所幫助。
自我形象與性方面的問題
在治療後,身體的改變可能會影響您的自我形象和性生活。一些膀胱癌治療,包括化學治療、放射治療、手術或特定藥物,可能會導致短期或長期性功能問題。例如,接受膀胱切除手術可能會影響到神經,使得男性勃起困難,女性則可能在性行為過程中感到疼痛,或出現潤滑及性高潮方面問題。
在治療之前,請務必與您的醫療團隊討論您對性生活方面的任何問題與擔憂。提前讓他們知道您的想法,有助於他們規劃您的治療方案。
追蹤照護的壓力
即使膀胱癌治療成功後,仍容易復發。因此,膀胱癌治療後的人定期回診,接受特定的追蹤檢查或檢測是非常重要的。但有可能會因以下原因而難以做到,例如:
- 計畫與安排這些回診可能會感到壓力且耗時。
- 等待檢查結果可能會引起焦慮,與持續擔心復發的恐懼。
- 額外的自付額部分,例如掛號費、藥費、停車費與交通費等,都會增加壓力。
有關如何準備追蹤照護的資訊,請參閱「追蹤照護」單元。
膀胱保留療法
根據醫學統計報告,接受膀胱保留三合一組合式治療的膀胱癌患者,在後續膀胱鏡檢追蹤達到腫瘤完全消失的比例為60-75%,3-5年存活率介於50-65%,雖低於根除性膀胱全切除術,但已足夠列為侵襲性膀胱癌的針對局部晚期或轉移性泌尿上皮癌,若病人的體力佳、腎功能佳,第一線首選治療是先考慮化學藥物,之後再加上維持性免疫治療。惟免疫治療如果未符合健保給付條件需自費,費用昂貴,三個月療程平均需要數十萬元。標準治療之一;若病人無法接受化學治療,療效會降低約1-2成。
“Coping with Bladder Cancer was originally published by the National Cancer Institute.”
土城長庚醫院主治醫師 廖宗琦協助校閱
更新日期:2025.10.23


