
子宮頸癌
子宮頸癌是什麼?
子宮頸癌是源自於子宮頸細胞的癌症。子宮頸是子宮的下端狹窄部分,子宮頸將子宮連接到陰道(產道)。子宮頸癌通常隨著時間逐漸發展。
在癌症出現在子宮頸之前,子宮頸細胞會經歷稱為分化不良(dysplasia)的變化,也就是異常細胞開始出現在子宮頸組織中。隨著時間推移,如果如果不加以破壞或清除這些異常細胞,這些異常細胞就可能會轉變成癌細胞,並開始生長與擴散到子宮頸內深處與周圍區域。
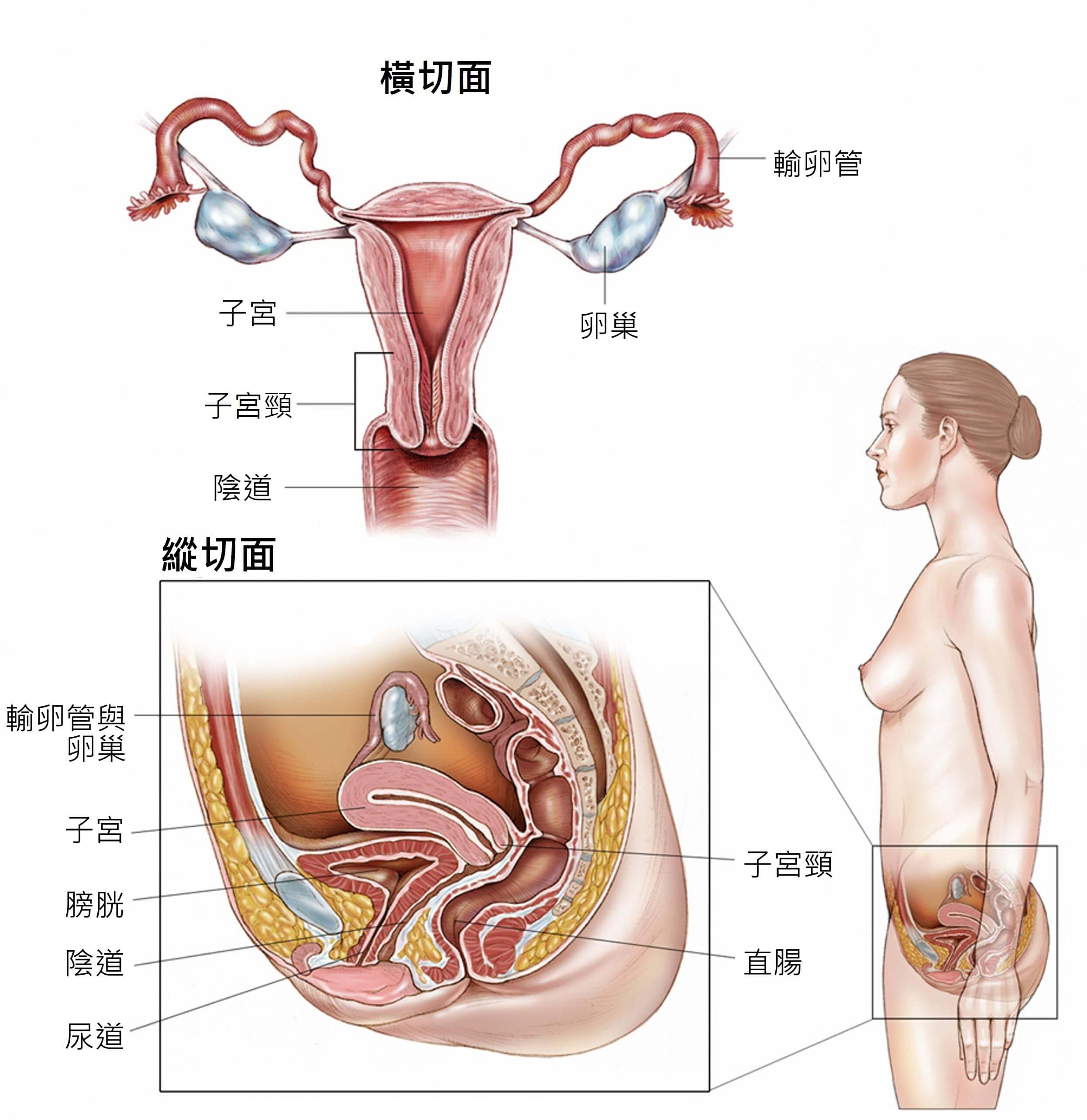
圖示:女性生殖系統的解剖。女性生殖系統的器官包括子宮、卵巢、輸卵管、子宮頸和陰道。
圖片來源:癌症圖說 子宮頸
子宮頸有兩個主要部分:
- 外子宮頸(ectocervix)是子宮頸的外部部分,可在婦科檢查中看到。外子宮頸由薄而平的鱗狀細胞細胞覆蓋(squamous cells)。
- 內子宮頸(endocervix)是子宮頸的內部部分,它形成一條連接陰道與子宮的管道。內子宮頸由柱狀形狀的腺細胞覆蓋,這些細胞會分泌黏液。
鱗狀柱狀交界地帶(squamocolumnar junction,也稱為轉形區 transformation zone)是內子宮頸與外子宮頸相接的邊界,大多數子宮頸癌發生於此區域。
子宮頸癌的類型
子宮頸癌的命名取決於癌症開始於哪一種類型的細胞,子宮頸癌分為兩種主要類型:
- 鱗狀細胞癌:大多數的子宮頸癌(高達90%)為鱗狀細胞癌,這些癌症起源於外子宮頸的細胞。
- 腺癌:子宮頸腺癌起源於內子宮頸的腺細胞。亮細胞腺癌(Clear cell adenocarcinoma,也稱為透明細胞癌或中腎癌 mesonephroma)是一種罕見的子宮頸腺癌。
有時,子宮頸癌同時具有鱗狀細胞癌和腺癌的兩種特徵,這稱為混合癌或腺樣鱗狀細胞癌(adenosquamous carcinoma),極少數情況下,癌症會發生在子宮頸的其他細胞中。
資料來源:
“What Is Cervical Cancer? was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
民國112年,子宮頸惡性腫瘤發生個案數占全部惡性腫瘤發生個案數的1.04%,當年因此惡性腫瘤死亡人數占全部惡性腫瘤死亡人數的1.21%。發生率的排名於女性為第10位;死亡率的排名於女性為第9位。
民國112年初次診斷為子宮頸惡性腫瘤者共計1,429人,占女性生殖器官個案數的19.66%;當年死因為子宮頸惡性腫瘤者共計644人。
診斷依據與組織形態
1,429位子宮頸惡性腫瘤個案中,經細胞學或組織病理證實者為1,421位,證實率為99.44%。
組織形態分布,以鱗狀細胞癌最多,占1,429位個案之69.14%。
資料出處:中華民國112年癌症登記報告
子宮頸癌的成因、危險因子與預防
HPV 感染導致子宮頸癌
幾乎所有子宮頸癌都是由高危險型人類乳突病毒(HPV)因長期(持續性)的感染所引起。全球70%的子宮頸癌多是由兩種高危型HPV即HPV 16與HPV 18所引起的。
幾乎所有有性行為的人,在其一生中都會感染HPV。因為免疫系統能協助控制感染,多數感染到HPV會在一到兩年內自行消退,且短期的感染並不會導致癌症。然而,當感染到高危型HPV會持續多年,會導致子宮頸細胞發生變化,形成癌前病變。如果在癌前病變時未能即時發現並切除,最終可能發展成子宮頸癌。
在年紀輕時就開始有性行為者,尤其是18歲以前,或有多位性伴侶的人,更容易感染高危型的HPV。
想要深入了解HPV如何導致子宮頸癌及其他癌症,請參閱「HPV與癌症」單元。
感染HPV會增加致癌症風險的因素
某些危險因子會使具有高危型HPV子宮頸感染的人更可能罹患子宮頸癌。這些危險因子包括:
- 免疫系統較差,這會降低人體抵抗感染HPV的能力。與免疫功能正常的人相比,免疫功能低下的人,更容易持續感染HPV感染,甚至進展為癌症。如果您符合以下情況,則您可能是免疫功能低下的人:
- 感染HIV(人類免疫缺乏病毒或稱愛滋病毒)或其他減弱免疫系統的疾病
- 服用抑制免疫反應的藥物,例如:移植後預防器官產生排斥、自體免疫疾病治療或癌症治療
- 吸菸或吸入二手菸,有吸菸或常曝露在二手菸環境的人,會增加罹患子宮頸癌的風險。隨著吸菸量或二手菸暴露量增加,風險隨之升高。
延伸閱讀:「如何戒菸、戒菸的方法」。 - 生育因素,使用口服避孕藥以及生育過多位子女,都會增加罹患子宮頸癌的風險,這些關聯的原因尚不清楚。
- 肥胖,肥胖者而言,子宮頸癌篩檢可能較困難,導致癌前病變的檢出率較低,並加增罹癌風險。
暴露於DES是導致子宮頸癌的罕見成因
在母體子宮內暴露於一種己烯雌酚(diethylstilbestrol,DES)的藥物,是透明細胞腺癌的一個獨立危險因子。1940 年至 1971 年間,美國一些孕婦服用DES來預防流產(早產的胎兒且無法存活)及早產。如果母親懷孕時服用過DES的女性,會增加子宮頸細胞異常及陰道與子宮頸透明細胞腺癌罹患的風險。
子宮頸癌是可以預防的
子宮頸癌若能及早發現,是極易預防且高度可治癒的。幾乎所有子宮頸癌都可以透過接種HPV疫苗、定期子宮頸癌篩檢,及必要時的適當後續治療來預防。
延伸閱讀:預防子宮頸癌
接種HPV疫苗
接種HPV疫苗是一種安全且有效的預防罹患子宮頸癌的方式。Gardasil 9是美國食品藥物管理局 (FDA) 核准的疫苗,適用於9至45歲的女性與男性,是用於預防由7種致癌型HPV(16、18、31、33、45、52、58型)所引起的癌前病變與癌症,以及由HPV 6 與11型引起的生殖器疣(又稱菜花)。但HPV 疫苗不能治療已感染到的HPV。
接種HPV疫苗的時機
開始有性行為前接種HPV疫苗,可以提供最佳保護。已有性行為的人接種疫苗後獲益可能較少,這是因為他們可能已經接觸到疫苗所針對的某些HPV型。
美國疾病管制與預防中心 (CDC) 建議11或12歲的女孩與男孩,常規接種HPV疫苗,可於9歲開始接種。對於未在建議年齡內完成接種的年輕人,CDC 建議26歲以前仍可接種。一些27至45歲尚未接種過HPV疫苗的成年人,可與醫師討論其感染新HPV的風險後,決定是否接種疫苗。
HPV疫苗須依接種年齡分為2劑或3劑。CDC建議15歲前開始接種疫苗的兒童,接種2劑。對於15歲及以後才開始接種者,以及某些免疫功能低下者,CDC建議接種3劑。
欲了解更多,請參閱HPV 疫苗。
子宮頸癌篩檢
由於HPV 疫苗並不能涵蓋所有可能導致子宮頸癌的HPV型別,因此定期篩檢是非常重要。
目前廣泛使用的兩種篩檢方法是HPV檢測細胞學檢查(也稱為子宮頸抹片檢查),這些檢測能發現感染高風險的HPV,以及異常細胞病變和癌前病變,這些病變能在癌變之前進行治療。因此,擁有子宮頸的人應從20多歲開始定期接受篩檢。
為了使子宮頸癌篩檢有效,人們需要及時篩檢並追蹤異常檢查結果。延伸閱讀,子宮頸癌篩檢。
保險套
保險套能預防某些性傳染疾病,並能降低HPV傳播風險。然而,避孕套並不能完全預防HPV感染,因此,在保險套無法覆蓋的區域,仍有可能暴露於 HPV。
資料來源:
“Cervical Cancer Causes, Risk Factors, and Prevention was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
子宮頸癌的症狀
早期的子宮頸癌通常沒有症狀,因此難以發現,症狀通常在癌症擴散之後才會出現。
早期子宮頸癌出現的症狀,可能包括:
- 性行為後陰道出血
- 更年期後陰道出血
- 月經週期時,月經量比平常更多或週期時間更長
- 陰道分泌物呈水樣並有強烈氣味,或帶有血
- 骨盆疼痛或性行為時感到疼痛
晚期子宮頸癌(癌症已經從子宮頸擴散到身體其他部位)的症狀可能包括早期子宮頸癌的症狀,以及:
- 排便困難或疼痛,或排便時直腸出血
- 排尿困難或疼痛,或尿液中有血
- 隱約的背痛
- 腿部腫脹
- 腹部疼痛
- 感到疲倦
以上這些症狀可能是由其他疾病引起,而不一定是子宮頸癌。唯一確認的方法是去看醫療專業人員。如果確實是子宮頸癌,忽視症狀會延遲治療,並使治療效果降低。
延伸閱讀,了解「子宮頸癌篩檢」如何幫助預防或及早發現子宮頸癌。
資料來源:
“Cervical Cancer Symptoms was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
診斷子宮頸癌
如果您出現症狀或篩檢檢查的結果顯示可能罹患子宮頸癌,則醫師會協助您進一步檢查,以判定是否由癌症或其他原因引起。他們通常會先詢問您的個人及家族病史,並進行身體檢查,其中包括骨盆檢查和直腸陰道檢查。此外,醫師會建議您進行診斷檢查,以確認您是否罹患子宮頸癌,如果是,還會確認癌症是否已經擴散到身體其他部位,這些檢查的結果也將幫助您和醫師制定治療方案。
子宮頸癌的診斷方式
以下的檢查可用於診斷子宮頸癌:
陰道鏡檢查
陰道鏡檢查是由醫師運用陰道擴張器輕輕打開陰道,再以陰道鏡觀察子宮頸的檢查。會在子宮頸塗抹醋酸溶液,以幫助顯示異常區域。接著,醫師會將陰道鏡放在陰道口附近,陰道鏡配有強光和放大鏡頭的儀器,方便醫師能仔細檢視子宮頸。陰道鏡檢查通常會包括切片。
切片
切片是從子宮頸切除組織檢體、再將檢體交由病理醫師在顯微鏡下觀察,檢測是否有癌症跡象。以下類型的切片可用來檢查子宮頸癌:
- 穿孔切片(Punch biopsy)是使用鋒利的中空圓形器械取出一小塊圓形組織的程序。有時穿孔切片會檢查子宮頸的多個不同區域,此程序通常是在醫師診間進行。
- 子宮頸內刮除術(Endocervical curettage)是使用刮匙(勺形狀器械)從子宮頸管收集細胞或組織,此程序僅取出少量組織,通常是在醫師診間進行。
- 電圈切除術(Loop electrosurgical excision procedure-LEEP)是使用細線圈通電後切除子宮頸組織。LEEP可用來診斷子宮頸癌,也可用於切除癌前病變或早期癌症。此程序通常是在醫師診間進行,會在手術區域進行局部麻醉,全程僅需數分鐘。
- 圓錐切片(Cone biopsy)是從子宮頸與子宮頸管切除較大、圓錐形的組織。圓錐切片可用來診斷子宮頸癌,也可能用於切除癌前病變或早期癌症。通常在醫院給予全身麻醉後進行。
與您的醫療團隊討論,以了解在切片過程中與之後可能會出現的情況。有些人會在檢查後出現出血和/或分泌物,另一些人則會有類似經期間痙攣的疼痛。
若想了解病理醫師在細胞或組織切片檢查報告中的資訊,請參見網站「病理報告」單元。
用於子宮頸癌分期的檢查與程序
如果您診斷罹患子宮頸癌,您會被轉診至婦科腫瘤專科醫師。此醫師能針對子宮頸癌及女性生殖系統其他癌症進行分期與治療的醫師。他們會建議進行的檢查,以確定癌症的範圍(期別),有時候癌症僅限於於子宮頸內,或者它可能已經從子宮頸擴散到身體其他部位。了解子宮頸癌的期別對於制定最佳治療方案非常重要。
若想了解特定期別的子宮頸癌資訊,請參見「子宮頸癌分期」。
以下程序可能會用來確定子宮頸癌的期別:
影像學的檢查
- PET-CT 掃描是結合正子斷層掃描(PET)和電腦斷層攝影(CT)所取得的影像。PET與CT掃描是在同一台機器上同時進行,兩種掃描的影像合併,會產生比單獨進行的任一檢查更詳細的影像。
- PET掃描時,會將少量放射性葡萄糖注入進靜脈。掃描儀會圍繞身體旋轉,拍攝體內葡萄糖吸收的影像,惡性腫瘤細胞在影像中會顯示得更亮,是因為它們比正常細胞更活躍,吸收更多的葡萄糖。
- CT掃描是從不同角度拍攝一系列體內詳細的X 光影像,會從靜脈注射或口服顯影劑,幫助器官或組織更清楚的顯影出來。
- 磁振造影(MRI):使用磁波、無線電波和電腦拍攝體內某區域內的一系列詳細影像,此程序也稱為核磁共振造影。
- 超音波檢查:使用高能量聲波(超音波),聲波反射自體內組織或器官,並產生迴聲。這些迴聲形成身體組織的影像,稱為超音波圖。
- 胸部X光:是檢查胸腔內器官和骨骼所進行的X光檢查。X光是一種高能量放射線,能穿透身體並在底片上產生像胸部內部區域的影像。
實驗室的檢查
- 全套血液細胞檢查(CBC):是測量血液檢體的:
- 紅血球、白血球和血小板的數量
- 紅血球中血紅素(血液中攜帶氧氣的蛋白質)的含量
- 血液檢體中由紅血球組成的比例
- 血液生化檢查(Blood chemistry study) :是測量由體內器官和組織釋放到血液中的某些物質含量,包括電解質、乳酸脫氫酶、尿酸、血中尿素氮、肌酸酐和肝功能指數。某種物質含量異常(高於或低於正常值)可能是癌症擴散或其他疾病的徵兆。
視覺的檢查
- 膀胱鏡檢查(Cystoscopy)是檢查膀胱與尿道內部是否有異常區域的檢查。醫師將膀胱鏡經由尿道進入膀胱中,膀胱鏡是一條細長、管狀並配有光源與鏡頭以供觀察的儀器,它也配有切除組織檢體的工具,取出的組織檢體,會放到顯微鏡下檢查是否有癌變跡象。
- 乙狀結腸鏡檢查(Sigmoidoscopy)是使用乙狀結腸鏡檢查直腸和乙狀結腸(大腸下段)是否有異常區域。醫師將乙狀結腸鏡插入直腸至乙狀結腸中。乙狀結腸鏡是一條細長、帶有燈光與用於觀察的鏡頭的管狀儀器,它也有一個切除組織檢體的工具,切下的組織檢體會放到顯微鏡下檢查是否有癌變跡象。
尋求第二意見
有些人會希望獲得第二意見以確認他們的子宮頸癌的診斷與治療計畫。若您要尋求第二意見,您需要取得第一位醫師的檢查結果與報告,並交給第二位醫師參考。第二位醫師會在給予建議前,檢視病理報告、切片與影像檢查資料。第二位醫師的意見可能與第一位醫師相同,也可能提出不同的治療建議方案。
若想了解您在就診時可以詢問的問題,請參見網站「詢問醫師的問題」單元。
華人癌症資訊網也提供線上詢問第二意見,請前往「我要發問」或您可前往其他醫院尋找合適的醫師聽取第二意見。
資料來源:
“Cervical Cancer Diagnosis was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
子宮頸癌分期
癌症分期是描述癌症於體內的範圍,尤其是指癌症是否已經從最初形成的位置擴散到身體的其他部位。了解子宮頸癌的分期對於制訂最佳治療是至關重要。
目前子宮頸癌是採用國際婦產科聯盟(FIGO)的分期系統。請參閱用於上一單元,確定子宮頸癌分期的檢查與程序。
第I期子宮頸癌
第I期,子宮頸癌已經形成,但仍侷限於子宮頸內。依腫瘤大小和腫瘤侵犯的最深點,第I期又分成第IA期與第IB期。
依腫瘤侵犯的最深點,第IA期又再細分為:
- 第IA1期:僅能用顯微鏡在子宮頸組織中看到極少量的癌細胞,腫瘤侵犯的最深點等於或小於0.3公分(3毫米)。
- 第IA2期:僅能用顯微鏡在子宮頸組織中發看到的極少量細胞,腫瘤侵犯的最深點大於0.3公分(3毫米)但不超過0.5公分(5毫米)。
依腫瘤大小和腫瘤侵犯的最深點,第IB期點再細分:
- 第IB1期:腫瘤大小為等於或小於2公分或更小,且腫瘤侵犯的最深點超過0.5公分( 5毫米)。
- 第IB2期:腫瘤大於2公分但不超過4公分。
- 第IB3期:腫瘤大於4公分。

[圖示說明:腫瘤大小測量通常以公分(cm)或英吋表示。常見食物可用來顯示腫瘤大小,例如:豌豆(1公分)、花生(2公分)、葡萄(3公分)、核桃(4公分)、萊姆(5公分或2英吋)、雞蛋(6公分)、水蜜桃(7公分)、葡萄柚(10公分或4英吋)。]
第II期 子宮頸癌
第II期,子宮頸癌已擴散到陰道內的上三分之二段或子宮周圍的組織中。
第II期依擴散程度細分為:
- 第IIA期:癌症已從子宮頸擴散至陰道內的上三分之二,但尚未擴散至子宮周圍組織,第IIA期依腫瘤大小再分為:
- 第IIA1期:腫瘤大小為4公分或小於4公分。
- 第IIA2期:腫瘤大小大於4公分。
- 第IIB期:癌症已從子宮頸擴散至子宮周圍的組織中。
第III期 子宮頸癌
第III期,子宮頸癌已擴散至陰道內的下三分之一和/或骨盆壁,和/或導致腎臟問題,和/或侵犯到淋巴結中。
第III期依擴散的程度可再細分為:
- 第IIIA期:癌症已擴散至陰道下方三分之一處,但尚未擴散至骨盆壁。
- 第IIIB期:癌症已擴散至骨盆壁;和/或腫瘤大到足以阻塞一側或雙側輸尿管,或導致一側或雙側腎臟腫大或停止運作。
- 第IIIC期:依癌症擴散至淋巴結的情況,再細分為IIIC1期和IIIC2期。
第IV期子宮頸癌
第IV期,子宮頸癌已擴散骨盆外,或擴散至膀胱或直腸的內壁,或擴散至身體其他部位。
第IV期依癌症擴散位置再細分為,第IVA期和第IVB期。
- 第IVA期:癌症已擴散至骨盆附近的器官,如膀胱或直腸。
- 第IVB期:癌症已擴散至身體其他部位,如肝臟、肺、骨骼或遠端淋巴結。
第IV期也稱為轉移性癌症。當癌細胞經由淋巴系統或血液移動並在身體其他部位形成腫瘤時,稱為轉移性癌症。轉移性腫瘤與原發腫瘤為同一種癌症,例如,若子宮頸癌擴散至肺部,肺部的癌細胞其實就是子宮頸癌細胞,此時,癌症稱為轉移性子宮頸癌,而不是肺癌。
延伸閱讀,「轉移性癌症:當癌症再回來」。
子宮頸癌復發
子宮頸癌復發是指癌症治療後又再次出現。癌症可能復發於子宮頸,或轉移到身體其他部位。需要再進行一些檢查以確定癌症復發的位置、是否已擴散及擴散的範圍。子宮頸癌復發的治療方式取決於其擴散的程度。
進一步了解:子宮頸癌復發的治療,請參閱下一單元。
資料來源:
“Cervical Cancer Stages was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
子宮頸癌的治療
子宮頸癌有多種治療方式可供選擇。您與您的癌症照護團隊將共同決定治療計畫,該計畫可能包括一種以上的治療方式。治療建議會考量許多因素,例如癌症的期別、您的整體身體功能狀態及您的意願。治療計畫將包括以下資訊,您的癌症各項數據、治療目標、治療選項與可能的副作用,以及預期的治療時間。
如果您擔心治療是否會影響您的生育能力,請在治療開始前與您的癌症照護團隊討論可能的情況。若要了解有關生育保存選項及尋求支持的方式,請參閱網站〈女孩與女性癌症病人的生育問題〉單元。
有關依照子宮頸癌分期的治療資訊,請參閱治療(二)單元〈依分期的子宮頸癌治療〉。
ㄧ、手術
手術(也稱為開刀)有時用於治療子宮頸癌。手術的類型取決於癌症所在的位置。瞭解更多請參閱網站〈癌症的手術治療〉。
以下為可能使用的手術方式:
冷刀圓錐切除術(Cold knife conization)
冷刀圓錐切除術使用手術刀從子宮頸及子宮頸管切下一快圓錐形組織。有時,在此手術中可以完全切除癌症。冷刀圓錐切除術需要全身麻醉並在醫院進行此手術。
圓錐切除術也可能用來治療高度分化子宮頸細胞病變。
前哨淋巴結切片
前哨淋巴結切片會在手術過程中切除前哨淋巴結。前哨淋巴結是位於一組淋巴結中第一個接受原發腫瘤淋巴引流的淋巴結,因此,它是癌症最可能從原發腫瘤擴散到的第一個淋巴結。為了識別前哨淋巴結,會將放射性物質和/或藍色染劑注射在腫瘤附近,這些物質或染劑會經由淋巴管流向淋巴結。切除第一個接受到物質或染劑的淋巴結,並交由病理醫師在顯微鏡下觀察組織,尋找癌細胞。如果發現癌細胞,會經由另一個切口切除更多的淋巴結,這稱為淋巴結廓清術。醫師在做前哨淋巴結切片後,會切除癌症。
子宮切除術(Hysterectomy)
子宮切除術是切除子宮的手術。治療子宮頸癌的方法是切除子宮頸,有時會切除周圍組織。有幾種類型的子宮切除術可用於治療子宮頸癌:
- 全子宮切除(Total hysterectomy)是切除子宮和子宮頸。手術經由陰道進行(腹部不做切口),並且經由陰道切除子宮和子宮頸時,此手術稱為經陰道全子宮切除手術。如果手術經由腹部一個大切口(垂直或水平)進行,透過此切口切除子宮和子宮頸,稱為經腹部全子宮切除手術。如果手術經由腹部的小切口進行,則稱為經腹腔鏡全子宮切除手術。子宮和子宮頸通常會經由陰道取出,但有時也會透過腹部切口來切除子宮和子宮頸。
- 根除性子宮切除(Radical hysterectomy)是切除子宮、子宮頸、部分陰道,及這些器官周圍的大面積韌帶與組織。卵巢、輸卵管或附近的淋巴結也可能會被切除。
- 修正式根除性子宮切除(Modified radical hysterectomy)是切除子宮、子宮頸、陰道上部,以及緊密圍繞這些器官的韌帶和組織。此類手術切除的組織和/或器官比根除性子宮切除少,卵巢、輸卵管或附近的淋巴結也可能會被切除。
根除性子宮頸切除(Radical trachelectomy)
根除性子宮頸切除會切除子宮頸、附近組織,以及陰道的上部,也可能切除淋巴結。當醫師切除子宮頸後,會將子宮與陰道剩餘的部分連接起來。一條特殊縫線或環帶會縫在子宮上(此程序稱為子宮頸環紮術 Cerclage),以幫助在懷孕期間維持子宮閉合。如果接受此手術,仍可能可以懷孕。
雙側輸卵管及卵巢切除術(Bilateral salpingo-oophorectomy)
雙側輸卵管及卵巢切除術是指切除雙側卵巢與輸卵管,當癌症擴散至這些器官時才會進行此手術。
全骨盆腔臟器摘除(Total pelvic exenteration)
全骨盆腔臟器摘除會切除大腸下段、直腸與膀胱,以及子宮頸、陰道、卵巢及附近的淋巴結也會切除。手術會開人工開口(造口 ),讓尿液和糞便排出體外至收集袋,此手術後可能需要整形手術,重建一條人工陰道。
二、放射治療
放射治療利用高能量X光或其他形式的放射線殺死癌細胞,藉由破壞癌細胞的DNA來阻止癌細胞的生長。放射線治療的兩個主要類型是體外放射治療與體內放射治療(又稱近接治療)**。
體外與體內放射治療皆可用於治療子宮頸癌,也可作為緩和治療,緩解晚期子宮頸癌病人的症狀與改善生活品質。
體外放射治療
體外放射治療是透過一台對準您癌症部位發射放射線的機器。強度調控放射治療(IMRT)是一種體外放射線治療方式,可幫助避免放射線傷害癌症部位附近的健康組織。
IMRT是一種三度空間(3D)的放射線治療,它使用電腦製作產生與腫瘤的大小與形狀影像,然後不同強度的細小輻射束會從多個角度直接照射腫瘤。目前正在研究使用IMRT治療子宮頸癌。
延伸閱讀, 〈治療癌症的體外放射治療〉單元。
體內放射線治療
體內放射線治療是將放射物質密封於針、種子、導線或導管內,然後直接放置在癌症內或附近。體內放射線治療也稱為近接治療(brachytherapy)。
延伸閱讀,〈用於治療癌症的近接治療〉單元。
三、化學治療
化學治療(簡稱為化療)是使用藥物來抑制癌細胞生長,受過殺死癌細胞或阻止其分裂來達到效果。化學治療可以單獨給予,也可以與其他類型的治療併用。
常用於治療子宮頸癌的化學治療藥物,包括:
- Cisplatin
- Carboplatin
- Gemcitabine
- Ifosfamide
- Irinotecan
- Paclitaxel
- Topotecan
- Vinorelbine
以上這些藥物可以單獨使用,也可以使用此處未列出的其他化療藥物。
延伸閱讀「化療治療用於治療癌症」單元。
四、標靶治療
標靶治療使用藥物或其他物質,阻斷參與癌細胞生長與擴散的特定酵素、蛋白質或其他分子的作用。
用於治療子宮頸癌的標靶治療藥物,包括:
瞭解更多請參閱 **〈癌症的標靶治療〉**,包括其作用機制、給藥方式、可能的副作用等。
- Bevacizumab(商品名:癌思停)
- Tisotumab vedotin
延伸閱讀「癌症的標靶治療」。
一、 免疫治療
免疫治療是一種利用病人自身的免疫系統對抗癌症的治療方法。生物標記檢測可幫助您預測您對某些免疫治療藥物的反應。延伸閱讀,認識「生物標記檢測」。
Pembrolizumab(商品名:吉舒達)是一種免疫治療藥物,用於治療某些攜帶PD-L1生物標記的子宮頸癌病人。
延伸閱讀,認識〈癌症的免疫治療〉,包括其作用機制、給藥方式、可能出現的副作用等。
二、 臨床試驗
對有些人而言,加入臨床試驗可能會是一種治療的選項。針對癌症病人有不同類型的臨床試驗,例如,測試新治療方法或改良現有的治療的臨床試驗。因癌症及其治療產生副作用的病人,支持性照護與緩和照護試驗則是在研究改善病人生活品質的方法。
想了解更多進行中的臨床試驗,您可以從「台灣臨床試驗資訊平台」、各醫院臨床試驗中心網站查詢或詢問您的主治醫師。或前往NCI網站-臨床試驗網頁,或ClinicatTrials.gov網站查詢。
延伸閱讀,認識包括如何查詢臨床試驗、如何進行與臨床試驗是否安全等等,請參閱網站〈臨床試驗〉單元。
治療期間與治療後的追蹤照護
在治療過程中,您會進行追蹤檢查或複檢,用來診斷子宮頸癌或判斷癌症分期的檢查,可能會重複進行,以了解治療的效果。決定治療是否繼續、改變或停止治療,會依據這些檢查的結果來判定之。
部分檢查在治療結束後仍會定期進行。這些檢查的結果能顯示您的病情是否出現變化,或癌症是否復發。
如果您出現以下任何症狀,請告訴醫師,因為這些可能是癌症復發的徵兆:
- 陰道出血或有分泌物
- 腹部、背部或腿部疼痛
- 腿部腫脹
- 排尿困難
- 排便習慣改變
- 咳嗽
- 感到疲倦
子宮頸癌,治療後的追蹤檢查通常是前兩年每3至4個月一次,之後為每6個月一次。檢查內容包括目前身體狀況,以及檢查是否有子宮頸癌復發的跡象,和治療後的晚期副作用,門診追蹤時可能會或可能不會進行抹片檢查。
延伸閱讀:〈治療結束後生活與追蹤照護〉。
資料來源:
“Cervical Cancer Stages was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
依子宮頸癌期別的治療選項
腫瘤分期(癌症在體內的擴散程度)是決定最佳子宮頸癌治療的重要因素,其他因素,如您的治療偏好與整體身體狀況,也同樣重要。
對某些女性而言,保留生育能力是很重要的一個選項。如果您希望保留懷孕的可能性,請向醫師詢問保留生育功能的治療選項(即保留子宮與卵巢的治療子宮頸癌方式)。此類治療僅適用於部分侷限於子宮頸的小型癌症。如果您的癌症已為晚期,或復發風險較高,則您可能接受會導致失去懷孕能力的治療。生殖內分泌專科醫師可以協助您了解成為父母的其他選項,例如凍卵。更多資訊,請參閱網站〈女孩與女性癌症病人的生育問題〉單元。
對某些人來說,參加臨床試驗可能是一個治療的選項,臨床試驗可能包括癌症新藥或新的治療組合。想了解更多,包括如何尋找與參加臨床試驗,請參閱 網站〈臨床試驗資訊:病人與照護者〉單元。
第IA期子宮頸癌的治療
第IA期子宮頸癌又分為第A1期與第A2期。
第IA1期子宮頸癌的治療可能包括:
- 冷刀圓錐切除術,它是一種保留生育功能的手術,適用於一些小型癌症。
- 全子宮切除可加上或不加上雙側輸卵管及卵巢切除,此適用於癌症復發風險較高的病人。
第IA 2期子宮頸癌的治療可能包括:
- 修正式根除性子宮切除與淋巴結切除
- 根除性子宮頸切除,它是保留生育功能的手術,與淋巴結切除。
- 體內放射線治療,適用於無法手術的病人。
了解更多有關上述治療方式的資訊,請參見前面「治療子宮頸」單元。
第IB期和第IIA期子宮頸癌的治療
第IB期和第IIA期子宮頸癌的治療可能包括:
- 放射線治療同時給予化學治療(同步化放療)
- 根除性子宮切除術與骨盆腔淋巴結切除,加上或不加上骨盆放射治療,再加上化學治療
- 根除性子宮頸切除,它是保留生育功能的手術
- 單獨放射線治療
- 免疫治療
若給予放射線治療,可以僅給予體外放射線,或合併體外與體內放射線治療。化學治療藥物如Cisplatin或Carboplatin,可與放射線治療時同時給予,同時進行化學治療與放射線治療,其治療效果會更好。
了解更多有關上述治療方式的資訊,請參見前面「治療子宮頸」單元。
第IIB期、第III期和第IVA期子宮頸癌的治療
第IIB期、第III期和第IVA期子宮頸癌的治療可能包括:
- 放射線治療同時給予化學治療(同步化放療)
- 手術切除骨盆淋巴結後,再接受放射線治療,加上或不加上化學治療
- 免疫治療
大多數第IIB期、第III期和第IVA期子宮頸癌病人會接受合併體外與體內的放射線治療。化療藥物如如Cisplatin或Carboplatin,可與放射線治療時同時給予,同時進行化學治療與放射線治療,其治療效果會更好。
了解更多有關上述治療方式的資訊,請參見前面「治療子宮頸」單元。
第IVB期和子宮頸癌復發的治療
第IVB期和子宮頸癌復發的治療可能包括:
- 單獨使用Pembrolizumab(商品名:吉舒達)藥物的免疫治療藥物,或加上其他治療,如化學治療與Bevacizumab(商品名:癌思停)藥物的標靶藥物。
- 同步放射線治療與化學治療,適用於癌症復發於骨盆腔。放射治療可單獨使用體外放射線,或合併體外與體內放射線。治療子宮頸癌復發的化療藥物種類繁多,包括 Cisplatin、Carboplatin、Ifosfamide、Irinotecan、Gemcitabine、Paclitaxel、Topotecan和Vinorelbine,這些藥物可單獨使用或合併使用。同時進行化學治療與放射治療,可增強放射治療效果。
- 化學治療與Bevacizumab 作為緩和治療。許多不同化學治療藥物常作為子宮頸癌復發的緩和治療,藥物包括Cisplatin、Carboplatin、Ifosfamide、Irinotecan、Gemcitabine、Paclitaxel、Topotecan和Vinorelbine,這些藥物可單獨給予或合併使用。
緩和治療的目標是改善有嚴重或危及生命疾病,如癌症病人的生活品質。許多相同的癌症治療方法,如化學治療、或其他藥物和放射治療也可用於緩和治療,使病人感覺更舒適。 - 骨盆廓清術(Pelvic exenteration)適用於某些無法接受放射治療的病人。此手術的目地是透過切除所有已擴散到器官的癌症來治癒癌症。
了解更多有關上述治療方式的資訊,請參見前面「治療子宮頸」單元。
資料來源:
“Cervical Cancer Treatment by Stage was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16
確診子宮頸癌後的調適
初次得知自己罹患子宮頸癌時,出現複雜情緒是很正常的。您可能會想知道該如何應對接下來生活中的改變,您可以採取的方式之一,是先了解可能出現的變化,以及有哪些資源能幫助您因應與調適,這麼做能讓您對自己的現況有更強的掌控感。
有關子宮頸癌治療常見身體副作用的相關資源,可在前面「治療子宮頸癌」單元中找到。進一步了解癌症治療所引起的副作用,以及管理這些副作用的方法,請前往網站「副作用處理」單元閱讀。
由於子宮頸癌多發生在生育年齡的女性,且因其發生部位的關係,您的診斷與治療的某些方便會需要特別留意。
生育議題
對某些人而言,不孕可能是子宮頸癌治療中最困難、最讓人難過的長期效應之一。雖然想到這些問題可能會讓人感到極大壓力,但請與醫師討論治療對生育力的影響以及可行的生育力保存選項,會對您有所幫助。若您選擇採取保留生育能力的方式,醫師會與生殖專科醫師合作,盡可能地為您制定一個包含盡可能保留生育力的治療方案。
進一步了解哪些癌症治療可能影響生育力,以及癌症女性可採取哪些保留生育力的治療方式,請參閱網站「女性的生育議題」。
性功能方面的問題
某些子宮頸癌的治療可能導致短期或長期的性功能障礙,這些性問題通常是由身體變化所引起的,這些變化可能源於化學治療、放射治療、手術或某些藥物所造成的。
了解更多關於癌症治療可能造成哪些性方面的問題,以及如何應對、如何與醫療團隊溝通,請參閱網站「性生活問題」單元閱讀。
身體上的改變
子宮頸癌及其治療會改變您的外貌與對自我的感受。請記住,您不是唯一有這種感覺的人。因應這些變化可能很困難,但隨著時間的推移,大多數人都能學會如何適應,並繼續往前。
了解更多關於治療後身體變化,如何影響您的自我形象與性生活,以及如何調適與表達您的感受,請參閱網站「自我形象與性方面事宜」單元。
污名與罪惡感
由於子宮頸癌是由人類乳突病毒(HPV)這種感染性傳染病毒所引起的,因此,您可能會擔心他人認為您的行為導致罹患癌症,或者您可能會認為導致癌症的某些生活方式而自責。重要的是要記住,幾乎每個人一生中都會感染HPV,而且大多數感染到HPV的子宮頸並不會導致子宮頸癌。罹患子宮頸癌並不是您的錯,與他人分享您的感受可能會對您有所幫助,如果您希望與諮商人員談談,或參加支持團體,請告訴您的醫師。
想了解更多癌症比人常見的情緒,以及如何調適,請參閱網站「情緒與癌症」與「癌症支持團體」單元。
財務毒性
在美國,癌症是治療費用最高的疾病之一。即使有保險,您仍可能面臨巨大的經濟壓力,需要協助以面對子宮頸癌治療的費用。與治療相關的經濟問題稱為財務毒性。了解自己是否有風險,並學習如何因應,請參閱網站,「財務毒性(財務困境)與癌症治療」單元。
資料來源:
“Coping with Cervical Cancer was originally published by the National Cancer Institute.”
馬偕紀念醫院長期照護管理中心 李英芬主任協助校稿
更新日期:2025.12.16


