
卵巢癌
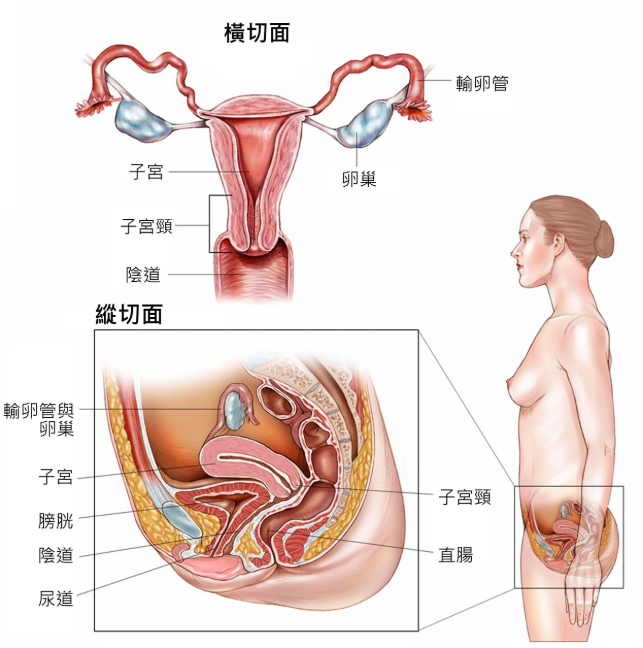
卵巢是女性生殖系統中的一對器官,它們位於骨盆腔中,子宮的兩側各一個(胎兒生長位於空心的梨形器官內)。每個卵巢狀似杏仁的大小,卵巢產生卵子和雌性激素。
輸卵管是一對細又長的管子,在子宮的兩側各一條,卵子從卵巢經過輸卵管到子宮。癌症有時是始於卵巢附近的輸卵管末端,或擴散到卵巢。
腹膜是在腹部壁並覆蓋腹部器官的組織,原發性腹膜癌是在腹膜中形成但尚未擴散到身體其他地方的癌症。癌症有時始於腹膜,然後擴散到卵巢。
卵巢癌主要分為三大類,一類為上皮性卵巢癌,占80-85%;一類為生殖細胞癌,占10%;另一類則為性腺基質癌,占5%。上皮性卵巢癌、輸卵管癌和原發性腹膜癌是在卵巢、輸卵管或腹膜中形成惡性(癌細胞)細胞的疾病,而卵巢生殖細胞腫瘤是一種在卵巢的生殖(卵)細胞中形成惡性(癌細胞)細胞的疾病。卵巢生殖細胞腫瘤通常發生在青少年期的女生或年輕女性中,通常只發生在單一側的卵巢。
卵巢癌是女性生殖系統癌症中死亡率最高的癌症
卵巢癌在通常發生在停經後的婦女。有卵巢癌的家族史和/或某些遺傳基因的婦女,如BRCA1或BRCA2基因,比沒有家族史或這些遺傳的基因的婦女罹患卵巢癌的風險更高。有遺傳風險的婦女,可以藉由基因諮詢和基因檢測得知是否會有有較高的罹患卵巢癌的風險。
根據衛生福利部國民健康署107年癌症登記報告,女性10大癌症發生率,卵巢、輸卵管及寬韌帶排行第7位;死亡率的排名於女性為第8位。
卵巢、輸卵管及寬韌帶惡性腫瘤發生個案數占全部惡性腫瘤發生個案數的1.34%,當年因此惡性腫瘤死亡人數占全部惡性腫瘤死亡人數的1.28%。民國107年初次診斷為卵巢、輸卵管及寬韌帶惡性腫瘤者共計1,557人,占女性生殖器官個案數的26.12%;當年死因為卵巢、輸卵管及寬韌帶惡性腫瘤者共計624人。
罹患卵巢癌的高危險群
女性的母親或姐妹罹患卵巢癌,則她會增加罹患卵巢癌的風險。有兩個或兩個以上的親屬罹患卵巢癌,其罹患卵巢癌的風險也會增加。
遺傳風險
有遺傳基因BRCA1、BRCA2或其他基因變異的女性,會增加其罹患卵巢癌的風險。
患有某些遺傳疾病的女性,會增加罹患卵巢癌的風險,包括:
- 家族特定部位卵巢症(Familial site-specific ovarian cancer syndrome)
- 有乳癌或卵巢癌家族病史
- 遺傳性非息肉大腸直腸癌(Hereditary nonpolyposis colorectal cancer (HNPCC; 林奇綜合症Lynch syndrome).
荷爾蒙替代療法
女性在停經後接受荷爾蒙替代療法(HRT)會增加罹患卵巢癌的風險,即使接受少於5年的荷爾蒙替代療法(HRT),其得到卵巢癌的風險也還是會增加。只接受雌激素的荷爾蒙替代療法和同時接受雌激素與黃體激素治療的人,其罹患卵巢癌的風險是一樣的。然而在停止荷爾蒙替代療法後,其罹患卵巢癌的風險也會隨時間而降低。荷爾蒙替代療法不會因為接受治療的年齡而讓罹患卵巢癌的風險不一樣。
荷爾蒙及排卵因素
研究顯示,未曾懷孕、不孕、生育子女少的人,罹患卵巢癌的機率較高,因不斷排卵會使體內荷爾蒙維持在高濃度中,對卵巢上皮細胞造成慢性的刺激,增加發生卵巢癌的危險性,在排卵前後,卵巢表皮細胞會進行增殖與修補,也可能產生不正常的細胞,如果無法中止細胞的分裂,就會形成腫瘤。
體重
體重過重或肥胖會增加罹患卵巢癌的風險,肥胖也會增加卵巢癌的死亡風險。
飲食西化及環境賀爾蒙的增加
台灣人的飲食習慣漸漸西化後,近20年的卵巢癌發生率增加3倍之多,當然也包含多種賀爾蒙的增加,誘發癌症的發生。
子宮內膜異位症 (Endometriosis)
有子宮內膜異位症的婦女其罹患卵巢癌的風險也會增加。
卵巢癌很難早期發現,因為早期的卵巢癌不太有任何症狀。當症狀出現時,通常已經是卵巢癌的晚期。所幸台灣腹部超音波及健檢的普及,讓部分的卵巢癌個案可以早期被發現。
卵巢癌大致上的症狀如下:
- 腹痛、腹脹
- 陰道異常分泌物
這些症候可能是卵巢癌引起的,也可能是其它疾病所造成,須由醫師診斷。
發生在卵巢、輸卵管或腹膜上的癌症徵兆和症狀,包括腹部疼痛或腫脹。
早期在卵巢、輸卵管或腹膜上的癌症可能不會出現任何症狀。因此當出現症狀時,癌症可能都到晚期了。有可能出現的症狀如下:
- 疼痛、腫脹或腹部與骨盆腔感到不舒服
- 大量或不定期的陰道出血,尤其是在更年期後
- 透明、白色或出現血的陰道分泌物
- 骨盆腔內有腫塊
- 胃腸道問題:例如脹氣、腹脹或便秘
- 頻尿
以上出現的這些症狀也可能不是由卵巢、輸卵管或腹膜的癌症引起,而是由其他疾病引起的。一旦當症狀更嚴重或沒有自行消失時,請盡速前往醫院做進一步檢查,以便早期診斷和治療。
卵巢癌有以下的診斷方式:
- 理學檢查與病史:檢查身體一般的體徵,包括疾病的徵兆,如腫塊或其他任何看起來異常的狀況,以及病人的健康習慣和過去疾病和治療史。
- 骨盆腔檢查:對陰道、子宮頸、子宮、輸卵管、卵巢和直腸做檢查,以感覺到腫塊或異常區域。
- 腫瘤指標CA 125 檢測:測量血中CA125數值,CA 125是細胞釋放到血液中的一種物質,當CA125升高時可能是癌症的警訊或其他疾病的前兆,如子宮內膜異位症。
- 超音波檢查:利用超高頻率的聲波(超音波)穿過人體,藉不同組織對聲波的反射程度不同,收集這些反射波後,經由電腦的精密計算,呈現出體內腹部器官和組織的構造,供醫師判斷正常或及異常。
- 電腦斷層掃描:從不同角度拍攝一系列身體內部的詳細圖像。這些圖像由電腦連接到X射線機計算出來。還可以用顯影劑打入體內進入血管或吞服顯影劑讓器官與組織更清楚呈影出來。
- 正子斷層掃描:主要是偵測體內的惡性腫瘤細胞,原理是注射如葡萄糖放射藥物進入人體靜脈,正子斷層掃描儀在身體周圍旋轉,拍攝葡萄糖在體內位置的圖片。惡性腫瘤細胞在圖片中顯示更亮,因為它們比正常細胞更活躍,葡萄糖也更多。
- 磁振掃描檢查(MRI):主是要使用磁振照影成像,拍攝體內某區域內一系列影像,也稱為核磁共振成像(NMRI)。
- 胸部X光檢查:利用X光照射查看胸部內的器官與骨骼,X光是一種能量射束,拍攝身體內部區域成像到膠片上。
- 切片檢查:取出細胞或組織,經由病理師在顯微鏡下觀察是否有癌症跡象。切片是在腫瘤切除手術時取出組織。
第一期:癌症只侷限在單側或雙側卵巢
IA期:癌症只侷限於單側卵巢
IB期:只侷限於雙側卵巢
IC期:有腹水,但癌症只侷限於雙側卵巢
第二期:癌細胞發現在單側或雙側卵巢或輸卵管中,同時已經擴散到骨盆腔內的其他部位
IIA期:癌細胞已經擴散到子宮或輸卵管
IIB期:癌細胞已經擴散到骨盆腔內的其他部位
第三期:癌症不侷限於單側或雙側卵巢、骨盆腔內,並且已侵犯到腹腔內組織或後腹腔淋巴結
IIIA期:擴散到腹腔內的程度只有在顯微鏡下才可看出或只侵犯到後腹腔淋巴結
IIIB期:擴散到腹腔內的腫瘤不超過兩公分
IIIC期:擴散到腹腔內的腫瘤已超過兩公分或有腹股溝淋巴結的轉移
第四期:已擴散轉移其他器官
IVA期:癌細胞已經擴散到肋膜液
IVB期:癌細胞已經擴散到肝、脾、腹腔外的器官
手術
大多數病人會以手術盡可能的切除腫瘤。以下為不同類型的手術:
- 子宮切除手術(Hysterectomy):手術切除子宮和部分的子宮頸,若只有子宮切除,這叫做部分子宮切除手術,如果子宮和子宮頸都切除稱為子宮全切除手術。如果子宮和子宮頸通過陰道取出,此手術稱為陰道子宮切除術。如果子宮和子宮頸通過腹部的大切口取出,則手術稱為腹部子宮切除術。如果子宮和子宮頸通過腹部的小切口(切口)使用腹腔鏡取出,則手術稱為全腹腔鏡子宮切除術。
- 單側輸卵管卵巢切除術(Unilateral salpingo-oophorectomy):手術切除一個卵巢與一條輸卵管。
- 雙側輸卵管卵巢切除術(Bilateral salpingo-oophorectomy):切除卵巢和兩側輸卵管的手術。
- 腹膜腔切除(Omentectomy): 切除範圍腹腔內包含血管、神經、淋巴血管和淋巴結等組織。
- 淋巴結切片:切除全部或部分的淋巴結,交由病理師在顯微鏡下觀察淋巴結組織上的癌細胞。
化學治療
大多數病人會以手術盡可能的切除腫瘤。以下為不同類型的手術:
化學治療是癌症治療之一,經由藥物殺死癌細胞或阻止其分裂。化學治療有口服或針劑注射到靜脈或肌肉中治療,藥物進入血液中到達全身的癌細胞(此為全身性化學療法)。當化學治療直接進入腦脊液、器官或腹部等體腔內時,藥物主要作用是在局部的癌細胞(局部性化學治療)。
治療卵巢癌的局部性化療是腹膜腔化療。抗腫瘤藥物通過細管直接進入腹腔內(包含腹部內的器官)的治療稱腹膜腔化療。
腹腔溫熱化學治療(Hyperthermic intraperitoneal chemotherapy (HIPEC)是一種在手術過程中用於治療卵巢癌的治療,在手術盡可能切除腫瘤後,使用熱化療直接進入腹腔內循環灌洗。
多個抗癌藥物一起治療稱為合併化學治療。
選擇化療的方式取決於癌症的類型和期別。
標靶治療
標靶治療是一種使用藥物或其他物質來攻擊特定癌細胞且不破壞正常細胞的治療。
以下為治療的兩種不同類型標靶治療:
一種為單株抗體治療使用的抗體是從實驗室中製造的,由單ㄧ種類型的免疫細胞製造出來的抗體,這些抗體可以識別癌細胞上的物質或識別幫助癌細胞生長的正常物質。抗體附著在物質上,借以殺死癌細胞,並阻止癌細胞生長或擴散。單株抗體通過輸注給予。它們可以單獨使用,也可以將藥物、毒物或放射性物質一起送到癌細胞中。貝伐單抗 (Bevacizumab)是一種單株抗體,可以和化學治療並用治療卵巢上皮癌、輸卵管癌或復發的腹腔癌。
另一種為Poly (ADP-ribose) polymerase inhibitors (PARP inhibitors)是一種標靶藥物阻斷DNA的修復讓腫瘤細胞凋亡,有三種屬於PARP抑制劑的標靶藥物 Olaparib、Rucaparib和Niraparib 它們都是治療晚期卵巢癌的標靶藥物。有BRCA基因突變患者使用效果優於未突變者,建議可再使用此藥物前可慮做BRCA的基因檢測。
放射治療
一般而言,卵巢癌對放射線治療的效果是有限的,通常只有針對手術後或化療後還有殘存腫瘤,及疾復發在特定位置的淋巴結才會考慮做放射線治療。
如何預防:
- 研究認為口服避孕藥服用三至五年以上可降低卵巢癌的發生率。
- 輸卵管切除也可降低卵巢癌的發生。
- 鼓勵生育及哺育母乳。
- 飲食方面則應避免脂肪的過度攝取,以新鮮蔬果為原則,同時補充優質蛋白質。
- 定期做篩檢,如:超音波、抽血檢查。
卵巢癌雖好發於50歲以上女性,但近年患者有年齡下降趨勢,因此年輕女性也應注意卵巢發出的警訊! - 針對一些有卵巢癌高風險女性可以在與專業醫師的討論後,選擇輸卵管卵巢切除術(在沒有癌症跡象時提前切除輸卵管和卵巢的手術)。這包括已繼承BRCA1和BRCA2基因某些變化或患有遺傳綜合症的婦女(詳見前危險因子之遺傳風險)。
資料來源: “Ovarian, Fallopian Tube, and Primary Peritoneal Cancer Prevention–Patient Version was originally published by the National Cancer Institute.”
編審人員:馬偕醫院婦癌腫瘤個案管理師 郭曉莉
更新日期: 2021. 10. 01


